Бронхиолит. Симптомы, диагностика, лечение
Что такое бронхиолит?
Бронхиолит является распространенной легочной инфекцией, которая поражает младенцев и детей раннего возраста. Он проявляется скоплением мокроты в нижних дыхательных путях (бронхиолах). Почти все случаи бронхиолита вызваны вирусами. Обычно пик встречаемости этого заболевания приходится на зимние месяцы.
Бронхиолит начинается с симптомов, аналогичных обычной простуде (ОРВИ), но затем присоединяются кашель, хрипы и одышка. Симптомы бронхиолита могут длиться от нескольких дней до нескольких недель.
Большинство детей с бронхиолитом нуждается лишь в симптоматическом лечении в условиях своего дома. Очень маленький процент детей нуждаются в госпитализации.
Симптомы бронхиолита
В первые дни болезни симптомы бронхиолита неотличимы от обычной ОРВИ:
- Насморк
- Заложенность носа
- Кашель
- Небольшое повышение температуры (не всегда)
Чуть позже присоединяются специфические симптомы бронхиолита: свистящие хрипы при аускультации на выдохе и одышка.
У многих младенцев с бронхиолитом имеется еще и средний отит.
Когда обращаться к врачу
Если на фоне симптомов обычной простуды у вашего ребенка появились признаки одышки (учащенное дыхание, необычно шумное дыхание, и/или перерывы в сосании чтобы "отдышаться") , Вам следует обратиться к вашему педиатру. Это особенно актуально, если возраст вашего ребенка менее 12 недель, или у него есть иные факторы риска тяжелого бронхиолита, например он преждевременные родов, или имеет хронические заболевания легких или сердца.
Следующие симптомы являются основанием для немедленного обращения к врачу или вызова бригады "скорой помощи":
- Повторная рвота
- Чрезмерное учащение дыхания (более 60 вдохов в минуту), и поверхностное дыхание
- Выраженное посинение кожи, особенно губ и ногтей (цианоз)
- Чрезмерная вялость ребенка
- Отказ от потребления достаточного количества жидкости, связанный с чрезмерной слабостью ребенка, или выраженной одышкой
- Свистящие хрипы из легких, слышимые без стетоскопа
- Втягивание ребер внутрь грудной клетки, при вдохе.
Причины бронхиолита
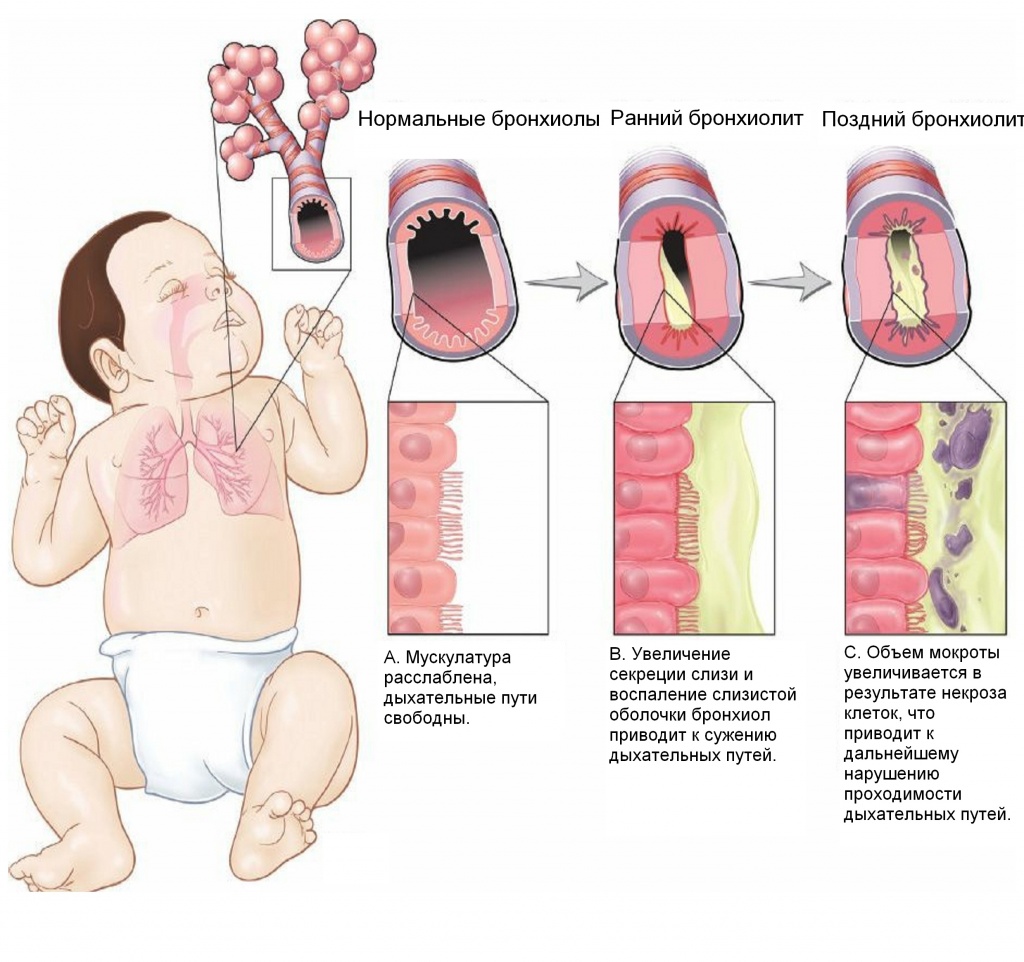
Бронхиолит развивается, когда вирус поражает стенку бронхиол - мельчайших бронхов. Вирусная инфекция приводит к утолщению (отеку) и воспалению стенок бронхиол. В их просвете скапливается слизь, и все это приводит к затруднению прохождения воздуха в легкие и из легких.
В большинстве случаев бронхиолит вызван респираторно-синцитиальным вирусом (Human respiratory syncytial virus, RSV). RSV является распространенным вирусом, который заражает почти каждого ребенка в возрасте до двух лет. Сезонные вспышки RSV-инфекции происходит каждую зиму. Бронхиолит также может быть вызван различными другими вирусами, в том числе, теми, которые вызывают грипп или обычную простуду.
Бронхиолит является инфекционным заболеванием, передающимся воздушно-капельным путем - то есть, с капельками слюны или мокроты, попадающими в окружающий воздух при чихании, разговоре и кашле больного человека. Также можно заразиться вирусной инфекцией при прикосновении к зараженным предметам (посуда, полотенца или игрушки), если сразу после них зараженными руками потрогать свои глаза, нос или рот.
Факторы риска бронхиолита
Одним из самых больших факторов риска заражения бронхиолитом является возраст до 6 месяцев жизни, поскольку дыхательная система еще недостаточно развита.
К другим факторам, повышающим риск бронхиолита у детей или повышающим риск его тяжелого течения, относят:
- Полное отсутствие грудного вскармливания с рождения
- Преждевременные роды
- Хроническое заболевание сердца или легких
- Иммунодефицит
- Контакт с табачным дымом
- Контакт другими больными детьми
- Проживание в тесной душной квартире
- Наличие братьев и сестер, посещающих детский сад или школу и приносящих домой новую инфекцию
Осложнения бронхиолита
Проявления тяжелого бронхиолита могут включать в себя:
- Цианоз - состояние, при котором кожа выглядит синюшной, особенно губы; это вызвано недостатком кислорода
- У маленьких детей острый бронхиолит иногда может вызывать продолжительные остановки дыхания (апноэ), длительностью от нескольких секунд до минуты и более
- Обезвоживание
- Выраженная дыхательная недостаточность.
Если эти состояния есть у вашего ребенка, ему необходима госпитализация. В некоторых случаях для лечения дыхательной недостаточности могут потребоваться интубация трахеи (временное введение дыхательной трубки через рот в дыхательные пути ребенка) и подключение его к специальному дыхательному аппарату на время, пока функции легких не восстановятся.
Если Ваш ребенок родился недоношенным, имеет хроническое заболевание сердца или легких или имеет нарушения иммунной системы, следует особо тщательно наблюдать за течением у него бронхиолита. Именно у таких детей максимальный риск тяжелого течения болезни, и при первых признаках значительного ухудшения их следует госпитализировать. В самых тяжелых случаях бронхиолита ребенок может погибнуть от этой инфекции.
RSV также может привести к пневмонии, как сам по себе, так и через присоединение вторичной бактериальной инфекции. Реинфекция RSV (повторное инфицирование после перенесенного бронхиолита) иногда может иметь место, но, как правило, уже не столь тяжела, как первичное заражение.
Подготовка к визиту врача
Чаще всего бронхиолит потребует визита к врачу. Вот некоторая информация, которая поможет вам подготовиться к встрече с врачом.
Что вы можете сделать
Запишите все симптомы, которые испытывает ваш ребенок, включая те которые кажутся вам не связанными с его инфекцией дыхательных путей, и время их начала.
Запишите ключевую личную информацию, например, недоношенность, проблемы с сердцем или легкими.
Запишите вопросы, которые хотели бы задать своему врачу.
Например, вы можете спросить своего врача:
- Что, скорее всего, вызывает эти симптомы у моего ребенка? Существуют ли другие возможные причины?
- Нужны ли какие-либо дополнительные исследования моего ребенка?
- Как долго обычно продолжаются эти симптомы?
- Эта инфекция заразна для других детей? В каком возрасте дети особенно уязвимы перед ней?
- Какова лечебная тактика при этом заболевании?
- Какие еще варианты лечения существуют?
- Что я могу сделать, чтобы облегчить состояние моего ребенка пока он болеет?
- Есть ли у вас какие-либо печатные материалы по этой проблеме, которые я мог(ла) бы почитать дома? Какие сайты вы рекомендуете мне посетить, чтобы больше узнать об этой болезни?
Не стесняйтесь задавать вопросы во время собеседования с врачом, в любое время, особенно если вопросы возникают во время объяснений врача.
Что можно ожидать от вашего врача
Будьте готовы ответить на вопросы вашего врача:
- Когда впервые вы заметили эти симптомы у вашего ребенка?
- Эти симптомы возникают у ребенка непрерывно, или периодически?
- Насколько выражена их тяжесть?
- Что, по-вашему, улучшает симптомы у вашего ребенка?
- Что, по-вашему, усугубляет их?
Что вы можете сделать для ребенка в ожидании приема врача
Если у вашего ребенка лихорадка, вы можете дать ему парацетамол (Эффералган и др) или ибупрофен (нурофен и др) возрастной дозе. Чаще предлагайте ребенку грудь или жидкость, чтобы предотвратить обезвоживание. Часто носите ребенка вертикально, увлажняйте воздух в доме, избегайте увеличения его физической нагрузки (не выкладывайте пока на живот и тд).
Диагностика бронхиолита
Никакие дополнительные анализы или рентгенологические тесты обычно не требуются для диагностики бронхиолита. Обычно врач может поставить диагноз на основании обычного физикального осмотра, выслушивания легких стетоскопом. Иногда чтобы отличить ОРВИ от бронхиолита понадобится несколько визитов к врачу, поскольку симптомы не сразу становятся очевидными.
Если ваш ребенок относится к группе высокого риска осложнений от бронхиолита, а также при быстром нарастании симптомов, врач все же назначит некоторые дополнительные тесты:
- Рентгенография грудной клетки. Она поможет врачу исключить или подтвердить воспаление легких (пневмонию).
- Анализ мокроты. Врач может взять образец мокроты у вашего ребенка, чтобы проверить на наличие в ней вируса, вызывающего бронхиолит. Это делается с помощью тампона или дренажного катетера, который аккуратно вводится через нос.
- Общий анализ крови. Иногда врачу может потребоваться общий анализ крови. Увеличение количества лейкоцитов (общего количества, или некоторых конкретных их видов), может дать врачу дополнительную информацию.
- Пульсоксиметрия. При выраженной одышке врач применит простой и быстрый метод измерения кислорода в крови - пульсоксиметрию. Это чрескожный безболезненный неинвазивный метод, при котором через кожу пропускается красный свет, и датчик по его прохождению определяет, сколько кислорода в крови ребенка. Более точно уровень кислорода можно определить специальным анализом крови. Кислород необходим для функционирования всех органов тела, особенно головного мозга, при низком его уровне ребенку может потребоваться госпитализация и кислородотерапия.
Ваш врач также проверит признаки обезвоживания и расспросит вас о них. К признакам обезвоживания относятся впалые глаза, сухость во рту, сухость кожи, вялость и редкие скудные мочеиспускания.
Лечение бронхиолита
Подавляющее большинство случаев бронхиолита легко вылечивается в домашних условиях обычным симптоматическим лечением. Убедитесь, что ваш ребенок получает достаточное количество жидкости. Используйте солевые капли в нос и/или аспиратор носовой слизи для облегчения носового дыхания, если нос забит слизью. Следите за одышкой. Бронхиолит обычно длится от недели до одного месяца.
Бронхолитики (сальбутамол, беродуал, кленбутерол и проч) часто используются у детей с выраженной одышкой, однако обычно неэффективны при лечении бронхиолита.
Поскольку бронхиолит обычно вызывается вирусами, антибиотики неэффективны при его лечении. Однако в случае развития бактериальных осложнений, например пневмонии, ваш врач может назначить антибиотик.
Использование глюкокортикостероидных препаратов и противовирусных препаратов является нередкой практикой, однако данных, подтверждающих их эффективность при бронхиолите, нет.
Лечение в стационаре
Небольшой части детей с бронхиолитом требуется стационарное лечение. Лечение заключается в круглосуточной ингаляции увлажненного кислорода и, возможно, введении жидкости внутривенно для лечения обезвоживания. В тяжелых случаях в трахею ребенка может быть введена интубационная трубка для проведения искусственной вентиляции легких.
Домашние способы лечения
Нет никакого способа уменьшить продолжительность заболевания вашего ребенка, но вы можете облегчить некоторые из его симптомов и улучшить самочувствие ребенка. Вот несколько простых советов для этого:
Увлажняйте воздух. Если воздух в комнате вашего ребенка сухой, увлажнитель воздуха может значительно облегчить одышку и кашель. Регулярно обрабатывайте увлажнитель, согласно его инструкции, чтобы предотвратить рост в нем бактерий и плесени. Поддерживайте тепло в помещении, но не перегревайте - это сушит воздух. Если у вас нет увлажнителя - вы можете включать в ванной комнате горячую воду через душ так, чтобы на зеркале появилась испарина, и находиться там с ребенком по 15 минут несколько раз в день, это будет облегчать приступы кашля.
Держите ребенка в вертикальном положении. Вертикальное положение, как правило, облегчает дыхание ребенку. Например, вы можете сажать его дома в автокресло. Если вы планируете оставить ребенка в автокресле в течение длительного периода времени, например, для сна, убедитесь, что его голова не будет падать вперед или набок, потому что это может помешать правильному дыханию. Для этого можно использовать простой воротник Шанца или свернутое в валик махровое полотенце.
Чаще предлагайте ребенку пить. Если вы кормите грудью - предлагайте грудь почаще. Если нет - давайте воду или разбавленные соки, ребенок может пить с перерывами, поскольку ему мешает одышка.
Попробуйте солевые капли в нос, чтобы облегчить заложенность носа. Они эффективны в облегчении носового дыхания у детей, и безопасны. Если ваш ребенок уже достаточно взрослый, вы можете научить его сморкаться.
Используйте жаропонижающее. Парацетамол или нурофен снимут жар и боль и позволят ребенку пить больше жидкости. Не давайте парацетамол ребенку раньше трех месяцев, и
НИКОГДА не давайте ребенку аспирин. Аспирин способен вызывать редкое, но грозное осложнение: синдром Рейе. Противокашлевые препараты (бутамират и проч) обычно совершенно бесполезны при бронхиолите. Более того, они могут быть для него опасны.
Не допускайте контакта ребенка с табачным дымом. Табачный дым может усугубить симптомы респираторных инфекций. Если член семьи курит, попросите его курить вне дома и вне автомобиля.
Профилактика бронхиолита
Поскольку бронхиолит распространяется от человека к человеку, одним из лучших способов его профилактики является частое мытье рук, особенно перед прикосновением к ребенку, когда у вас ОРВИ. Ношение лицевой маски при ОРВИ также будет полезно, только не забывайте менять ее на новую каждые 2 часа. Если ваш ребенок болен бронхиолитом, старайтесь избегать его контактов со сверстниками, чтобы избежать их заражения.
Ограничьте контакты вашего ребенка с людьми, которые имеют лихорадку или простуду. Если ваш ребенок новорожденный, особенно недоношенный, максимально избегайте его общения с посторонними людьми до двух месяцев жизни.
Вакцинируйте ребенка против гриппа своевременно. Вакцина против гриппа разрешена с возраста 6 месяцев, и хотя вирус гриппа - не самая частая причина бронхиолитов, защитить от него ребенка будет не лишним.
Если вы болеете ОРВИ, используйте одноразовые носовые платки и часто обрабатывайте руки спиртовыми антисептиками.
Кормите ребенка грудью минимум до шести месяцев, это значительно снижает риск бронхиолита, поскольку через молоко ребенку передаются защитные вещества.
Вакцины против бронхиолита не существует. Однако иногда вместо вакцинации для профилактики бронхиолита у детей используют препарат паливизумаб (Palivizumab). Препарат показан не всем детям, а только при наличии высокого риска инфекции. Palivizumab обычно вводится внутримышечно однократно в крупную мышцу, такую как мышцу бедра, один раз в месяц в течение пика заболеваемости RSV - с ноября по март.
Введения препарата Palivizumab не мешает обычной вакцинации ребенка. Обычно его используют только у детей грудного возраста, с особо высоким риском RSV-инфекции: у родившихся с глубокой недоношенностью, с пороком сердца или серьезными поражениями иммунной системы.