TAVR. Проблема субклинического тромбоза створок после протезирования
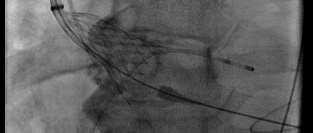
Представлены обсервационные данные, показавшие, что после транскатетерного протезирования аортального клапана (TAVR) выше частота субклинического тромбоза створок протеза по сравнению с пациентами после традиционной операции, и что профилактикой его могут быть только оральные антикоагулянты, но не двойная антиагрегантная терапия (ДААТ). Среди 890 пациентов из регистров RESOLVE и SAVORY, у которых были поддающиеся интерпретации данные 4D компьютерной томографии (КТ), субклинический тромбоз створок был обнаружен у 3,6% из 138 пациентов после открытой операции замены клапана и у 13,4% из 752 пациентов после TAVR. Когда пациентов сравнили в зависимости от типа антитромботической терапии, оказалось, что частота субклинического тромбоза створок на фоне ДААТ составляет 14,9%, а на фоне оральных антикоагулянтов – только 3,6% (P<0,0001), при этом варфарин и новые оральные антикоагулянты (НОАК) обеспечивали равную степень защиты (4,3% и 2,8%).

По мнению выполнивших этот анализ исследователей из медицинского центра Седарс-Синай в Лос-Анжелесе (Калифорния), основной практический вывод из их работы должен заключаться в том, что ДААТ работает не слишком хорошо. Так что, если речь идет об ослабленном пожилом пациенте с высокой вероятностью геморрагических осложнений, можно без лишних опасений не назначать ему ДААТ. Напротив, если мы имеем дело с более молодым человеком с меньшим числом сопутствующих заболеваний – то есть, с представителем той категории, в которой все чаще и чаще делается выбор в пользу TAVR, а не открытой операции – более полезным может быть назначение оральных антикоагулянтов.
Из 58 пациентов с тромбозом створок, у которых были доступны результаты последующих контрольных КТ, разрешение тромбоза произошло у всех 36 пациентов, которые в течение 3 месяцев получали варфарин или НОАК, но он сохранялся или прогрессировал у 20 из 22 пациентов, которые не получали антикоагулянты (P<0,0001). Более того, ограниченная подвижность створок появилась вновь у четырех из восьми пациентов, у которых антикоагулянты были отменены, и ни у кого из тех 15 пациентов, у которых антикоагуляция была продолжена (P=0,008).
Упоминания о риске субклинического тромбоза при TAVR периодически появляются уже несколько лет, однако это первое исследование такого масштаба и методологического уровня. При этом, учитывая большое число продолжающихся клинических исследований в этой области, весьма вероятно, что скоро мы будем владеть значительно более определенной информацией.
В обсуждаемый анализ, который одновременно с презентацией на конгрессе был опубликован в журнале Lancet, было включено 657 пациентов из регистра RESOLVE, который ведется в Седарс-Синай, и 274 пациента из регистра SAVORY, который ведет копенгагенская больница Rigshospitalet. В общей сложности у участников было использовано 16 разных вариантов протезов, в том числе Edwards-Sapien/Sapien XT/Sapien 3 (производитель Edwards Lifesciences), Evolut/CoreValve (производитель Medtronic), Lotus (производитель Boston Scientific), Portico (производитель Abbott), Perimount (производитель Carpentier-Edwards) и Magna (производитель Carpentier-Edwards). Медиана времени от вмешательства до КТ составила 163 дня в случае традиционной операции и 58 дней в случае TAVR.
Общая частота субклинического тромбоза створки (который определялся как снижение ее подвижности на >50% по данным КТ) составила 11,9% пациентов (по более ранним сообщениям эта частота колебалась от 13% до 40%). Частота обнаружения ограничения подвижности створки у разных протезов была различной и колебалась от 0% до 30%, при этом создавалось впечатление о ее увеличении в более поздних версиях. При этом следует осознавать, что дизайн исследования не был предполагал поиска различий между отдельными устройствами, а количество наблюдений было слишком малым для каких-либо выводов.
Также пока непонятно значение ограничения подвижности створки с точки зрения долговечности протеза в более отдаленной перспективе. С одной стороны, среди пациентов со сниженной подвижностью створки было больше тех, у кого произошло увеличение градиента на клапане на более чем 20 мм рт. ст. или впервые выявленный рост градиента на 10 мм рт. ст. С другой стороны, у 86% пациентов с субклиническим тромбозом створки не произошло никакого увеличения градиента.
Важно отметить, что частота инсультов у пациентов с субклиническим тромбозом или без него была сопоставимой (5,7% против 2,8%; P=0,10), но тем не менее, частота транзиторных ишемических атак (ТИА) была выше при наличии ограничения подвижности створки (5,7% против 0,9%; P=0,0005), и то же самое было справедливо для комбинации инсульта и ТИА (10,4% против 3,4%; P=0,001).
При обсуждении полученных данных следует осознавать, что это обсервационное исследование, так что покамест мы можем говорить лишь об ассоциации, а не о причинно-следственной связи. Кроме этого очевидного факта, ограничениями данного анализа являются относительно малое число наблюдений и разные сроки проведения КТ после обычной операции и после TAVR. Действующие в настоящее время клинические рекомендации для врачей из США и Европы предлагают ДААТ в качестве стандартного подхода к антитромботической терапии после TAVR и не рекомендуют рутинное лечение антикоагулянтами у этой категории пациентов. По всей видимости, в будущем эти рекомендации не будут меняться, пока не будут получены убедительные аргументы в пользу этого в рандомизированных контролируемых исследованиях.
По мнению авторов анализа, данный момент также нельзя утверждать, что всем пациентам после TAVR необходим скрининг на предмет субклинического тромбоза створок, хотя, видимо, проведение КТ будет разумно в случае развития у них инсульта, ТИА, сердечной недостаточности или нарастания трансклапанного градиента.
.