Воспаление как фактор сердечно-сосудистого риска. Позиция ACC 2026
Американский колледж кардиологии (American College of Cardiology, ACC) в научном позиционном документе (Scientific Statement) по воспалению и сердечно-сосудистым заболеваниям обозначил хроническое системное воспаление как клинически “actionable” мишень: его следует измерять, динамически мониторировать и пытаться снижать в рамках первичной и вторичной профилактики сердечно-сосудистых событий. Практический смысл этого сдвига — вывод воспаления из статуса «сопутствующего маркера» в статус управляемого компонента остаточного риска.
Атеросклероз и связанные с ним события (инфаркт, инсульт) рационально рассматривать как процесс, в котором воспалительная активация участвует на разных этапах — от эндотелиальной дисфункции и формирования бляшки до ее дестабилизации. Поэтому «нормальные» липиды или «приличное» давление не гарантируют низкий риск, если воспалительная активность сохраняется.
Ключевые рандомизированные исследования сформировали последовательную цепочку аргументов:
ACC выделяет hsCRP (высокочувствительный С-реактивный белок, вчСРБ) как простой, воспроизводимый и доступный маркер, пригодный для клинического применения. Важный принцип: вчСРБ следует воспринимать как континуальный маркер риска, а пороги — как практические “action thresholds”.
Пороговые диапазоны вчСРБ (мг/л) для стратификации риска:
В логике ACC речь идет о широком применении у взрослых в первичной и вторичной профилактике, но особенно практично тестирование в ситуациях, где оно меняет управленческое решение:
вчСРБ < 1 мг/л
Статус и доза. Низкодозовый колхицин имеет FDA-индикацию (торговое наименование LODOCO) для снижения риска ИМ, инсульта, коронарной реваскуляризации и СС-смерти у взрослых с установленным атеросклеротическим заболеванием или множественными факторами риска. Рекомендуемая доза — 0,5 мг 1 раз в сутки.
Кого рассматривать как кандидата. На практике — прежде всего пациенты вторичной профилактики, у которых стандартные модифицируемые факторы риска уже хорошо контролируются, но сохраняется «остаточный» риск, для которого воспаление может быть важным драйвером.
Безопасность и взаимодействия (минимально необходимый чек-лист):
Практическая ценность hsCRP выше там, где традиционные алгоритмы систематически недооценивают риск:
Помимо уже доступных подходов (статин как базовая терапия + колхицин как опция для части пациентов), активно исследуются более селективные стратегии. Одно из ключевых направлений — ингибирование IL-6. Крупное исход-ориентированное исследование ZEUS (ziltivekimab) в популяции пациентов с атеросклеротическим ССЗ, ХБП и повышенным воспалением продолжается; по текущим прогнозам его завершение ожидается в конце 2026 года.
В логике ACC hsCRP становится не “дополнительным анализом по желанию”, а инструментом операционализации воспалительного риска. Оптимальная стратегия — не «лечить цифру», а системно выявлять и снижать воспалительный вклад в общий риск:
измерить → подтвердить персистентность → оптимизировать образ жизни и стандартную профилактику → при необходимости рассмотреть противовоспалительную фармакотерапию у выбранных пациентов.
Воспаление как биология атеросклероза
Атеросклероз и связанные с ним события (инфаркт, инсульт) рационально рассматривать как процесс, в котором воспалительная активация участвует на разных этапах — от эндотелиальной дисфункции и формирования бляшки до ее дестабилизации. Поэтому «нормальные» липиды или «приличное» давление не гарантируют низкий риск, если воспалительная активность сохраняется.
Доказательная база: что именно изменило клиническую позицию
Ключевые рандомизированные исследования сформировали последовательную цепочку аргументов:
- JUPITER (2008): у пациентов с повышенным высокочувствительным С-реактивным белком (hsCRP) при относительно низком ЛПНП терапия розувастатином сопровождалась снижением сердечно-сосудистых событий. Это поддержало гипотезу, что воспаление помогает выделять клинически значимую «скрытую» группу риска, но само по себе еще не доказывало причинность (так как статин влияет и на липиды).
- CANTOS (2017): селективное противовоспалительное вмешательство (ингибирование IL-1β канакинумабом) снизило частоту событий без влияния на ЛПНП, что стало принципиальным аргументом в пользу причинной роли воспаления в атеротромбозе.
- COLCOT (2019) и LoDoCo2 (2020): низкодозовый колхицин как практический инструмент противовоспалительной терапии показал снижение риска композитных ишемических конечных точек порядка ~20–30% (в зависимости от популяции и конечной точки), что укрепило прикладную часть концепции.
hsCRP как рабочий инструмент: что измерять и как интерпретировать
ACC выделяет hsCRP (высокочувствительный С-реактивный белок, вчСРБ) как простой, воспроизводимый и доступный маркер, пригодный для клинического применения. Важный принцип: вчСРБ следует воспринимать как континуальный маркер риска, а пороги — как практические “action thresholds”.
Пороговые диапазоны вчСРБ (мг/л) для стратификации риска:
- < 1 мг/л — низкий уровень воспалительной активности (в контексте СС-риска)
- 1–3 мг/л — умеренный уровень
- > 3 мг/л — высокий уровень
Ключевой момент — персистентность повышения. Для клинических решений важнее устойчивое нахождение вчСРБ выше порогов (при отсутствии явной острой причины), чем «процент снижения» как таковой.
Алгоритм действий для практикующего врача
1) Кому целесообразно измерять вчСРБ
В логике ACC речь идет о широком применении у взрослых в первичной и вторичной профилактике, но особенно практично тестирование в ситуациях, где оно меняет управленческое решение:
- Вторичная профилактика: установленное атеросклеротическое ССЗ (ИБС, перенесенный ИМ, ишемический инсульт/ТИА атеросклеротической природы, периферический атеросклероз).
- Первичная профилактика при “пограничном/неясном” риске: когда стандартные шкалы не дают уверенного ответа, а решение о терапии «на весах».
- Пациенты без очевидных стандартных модифицируемых факторов риска (SMuRF-less), но с клиническим ощущением «риск не нулевой» (семейный анамнез, субклинический атеросклероз, метаболические маркеры и т. п.).
- Хронические провоспалительные состояния, ассоциированные с повышением СС-риска: хроническая болезнь почек, системные аутоиммунные заболевания, псориаз и др.
2) Что делать при различных уровнях вчСРБ
вчСРБ < 1 мг/л
- Продолжить стандартную профилактику по общим принципам; отдельной «противовоспалительной эскалации» по одному этому показателю обычно не требуется.
вчСРБ 1–3 мг/л
- Рассматривать как risk enhancer: усилить работу с образом жизни и суммарной картиной риска.
- Решение о фармакотерапии (в т. ч. о статине в первичной профилактике) принимать индивидуально: hsCRP здесь не «триггер-выключатель», а фактор, смещающий баланс в сторону активной профилактики при наличии других аргументов.
вчСРБ > 3 мг/л (персистентно, без признаков острого воспаления)
- Уточнить контекст (инфекция, травма, обострение хронического воспалительного заболевания, недавние вмешательства).
- Первая линия: вмешательства образа жизни (масса тела, питание с ограничением провоспалительных паттернов, регулярная физическая активность, сон, прекращение курения).
- Далее (в зависимости от клинической ситуации):
- в первичной профилактике — рассмотреть статин как следующий шаг профилактики даже при «не впечатляющем» ЛПНП, если суммарный риск/контекст это поддерживает;
- во вторичной профилактике — при оптимизированных традиционных факторах риска и сохраняющемся воспалительном компоненте обсудить добавление терапии, нацеленной на воспаление.
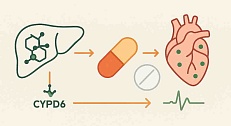
Колхицин: практическая опция и ключевые оговорки по безопасности
Статус и доза. Низкодозовый колхицин имеет FDA-индикацию (торговое наименование LODOCO) для снижения риска ИМ, инсульта, коронарной реваскуляризации и СС-смерти у взрослых с установленным атеросклеротическим заболеванием или множественными факторами риска. Рекомендуемая доза — 0,5 мг 1 раз в сутки.
Кого рассматривать как кандидата. На практике — прежде всего пациенты вторичной профилактики, у которых стандартные модифицируемые факторы риска уже хорошо контролируются, но сохраняется «остаточный» риск, для которого воспаление может быть важным драйвером.
Безопасность и взаимодействия (минимально необходимый чек-лист):
- Оценить функции почек и печени до назначения; помнить о противопоказаниях при тяжелой почечной недостаточности и выраженном поражении печени.
- Проверить лекарственные взаимодействия: колхицин — субстрат CYP3A4 и P-gp. Совместный прием со сильными ингибиторами CYP3A4 (например, кларитромицин, кетоконазол/итраконазол и др.) и/или ингибиторами P-gp (например, циклоспорин, ранолазин и др.) противопоказан/требует избегания согласно лейблу.
- Клинический мониторинг токсичности: ЖКТ-симптомы часто бывают ранними сигналами; при появлении выраженных симптомов — оценка на токсичность и взаимодействия.
- Учитывать риск миотоксичности/рабдомиолиза, особенно при сочетаниях с препаратами, которые сами могут повышать риск миопатии (включая ряд липидснижающих средств), и при ХБП.
Особые группы: где вчСРБ особенно «выигрышен»
Практическая ценность hsCRP выше там, где традиционные алгоритмы систематически недооценивают риск:
- пациенты с ХБП;
- пациенты с аутоиммунными и другими хроническими воспалительными заболеваниями;
- пациенты без SMuRFs, у которых «по чек-листу всё неплохо», но биологически риск может быть не низким.
Перспективы: IL-6 как следующая мишень
Помимо уже доступных подходов (статин как базовая терапия + колхицин как опция для части пациентов), активно исследуются более селективные стратегии. Одно из ключевых направлений — ингибирование IL-6. Крупное исход-ориентированное исследование ZEUS (ziltivekimab) в популяции пациентов с атеросклеротическим ССЗ, ХБП и повышенным воспалением продолжается; по текущим прогнозам его завершение ожидается в конце 2026 года.
Практический вывод
В логике ACC hsCRP становится не “дополнительным анализом по желанию”, а инструментом операционализации воспалительного риска. Оптимальная стратегия — не «лечить цифру», а системно выявлять и снижать воспалительный вклад в общий риск:
измерить → подтвердить персистентность → оптимизировать образ жизни и стандартную профилактику → при необходимости рассмотреть противовоспалительную фармакотерапию у выбранных пациентов.