Абдоминальное ожирение при нормальном ИМТ: кого мы теряем при обычном скрининге?
Краткое резюме
Два исследования, опубликованные в октябре 2025 года в JAMA Network Open, показывают: более чем у каждого пятого взрослого с нормальным ИМТ выявляется абдоминальное ожирение, ассоциированное с повышенным риском гипертонии, сахарного диабета, дислипидемии, сердечно-сосудистых событий и смертности.
Ориентация только на ИМТ недооценивает риск; окружность талии и другие антропометрические показатели должны использоваться совместно с ИМТ. При этом рамка, предложенная комиссией The Lancet по ожирению, не предполагает автоматически относить пациентов с нормальным ИМТ и увеличенной талией к категории ожирения — речь идет о фенотипах повышенного риска, а не о новой нозологической единице.
Введение: скрытый риск при «нормальном» ИМТ
Считается, что пациент с ИМТ 18,5–24,9 кг/м² имеет относительно низкий кардиометаболический риск. Однако глобальные данные показывают, что у 21,7% взрослых с нормальным ИМТ уже есть абдоминальное ожирение, связанное с повышенной вероятностью гипертонии, диабета, атерогенной дислипидемии и гипертриглицеридемии.
ИМТ отражает только отношение массы к росту. Он не различает:
- жировую и мышечную массу;
- висцеральный и подкожный жир;
- характер распределения жира по телу.
Глобальные данные WHO STEPS: абдоминальное ожирение при нормальном ИМТ
Дизайн и выборка
Ahmed и соавт. использовали данные опросов и обследований по программе ВОЗ STEPS (Stepwise Approach to Surveillance of Noncommunicable Disease Risk Factors) за 2000–2020 годы. В анализ вошли:
- 471 228 человек,
- 91 страна из всех шести регионов ВОЗ,
- возраст 15–69 лет.
- нормальный ИМТ — 18,5–24,9 кг/м² (критерии ВОЗ);
- абдоминальное ожирение:
- ≥ 80 см у небеременных женщин;
- ≥ 94 см у мужчин.
Распространенность абдоминального ожирения
Авторы показали:
- глобальная распространенность абдоминального ожирения — 45,4%
- (от 31,4% в странах Юго-Восточной Азии до 61,6% в Европе);
- среди людей с нормальным ИМТ абдоминальное ожирение выявлялось у 21,7%:
- по регионам: от 15,3% (Западно-Тихоокеанский регион) до 32,6% (Восточное Средиземноморье);
- по странам: от 6,9% (Мозамбик) до 58,4% (Ливан).
Связь с кардиометаболическими нарушениями
Абдоминальное ожирение было связано с повышенными шансами:
- артериальной гипертензии,
- сахарного диабета,
- повышенного общего холестерина,
- гипертриглицеридемии.
- гипертония — OR 1,29;
- диабет 2 типа — OR 1,81;
- гиперхолестеринемия — OR 1,39;
- гипертриглицеридемия — OR 1,56.
Рамка определения ожирения по комиссии The Lancet
Комиссия The Lancet по ожирению предложила уточнить, как мы диагностируем ожирение.
Ключевые принципы:
- ИМТ остается скрининговым инструментом.
Он по-прежнему эффективен для первичного отбора, но не должен быть единственным критерием диагностики избытка жировой ткани. - При ИМТ 30–40 кг/м² требуется подтверждение избытка жира.
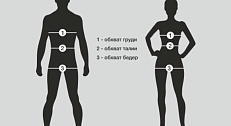
Рекомендуется использовать дополнительные показатели: - антропометрические (окружность талии, соотношение талия/бедра, талия/рост);
- при необходимости — методы визуализации, оценку состава тела и клинических последствий.
- При ИМТ > 40 кг/м² ИМТ сам по себе может рассматриваться как достаточный маркер выраженного избытка жировой ткани.
- Принципиальное ограничение.
Один из ведущих авторов комиссии, Франческо Рубино, подчеркивает: - рамка не предполагает классифицировать людей с нормальным ИМТ как имеющих ожирение только на основании увеличенной талии;
- дополнительные антропометрические показатели используются для уточнения диагноза у пациентов с ИМТ 30–40, а не для расширения диагноза «ожирение» на всю популяцию нормо-ИМТ.
Когорта All of Us: фенотип «ожирения по антропометрическим критериям»
Дизайн и определение фенотипа
Grinspoon, Fourman и соавт. проанализировали данные американской когорты All of Us (AoU):
- 301 026 взрослых участников,
- 61% женщины, 39% мужчины,
- разнообразный расовый и этнический состав.
Авторы определили фенотип «ожирения только по антропометрическим критериям» (anthropometric-only obesity), то есть:
- у участника нет ожирения по традиционным порогам ИМТ,
но - есть как минимум два повышенных антропометрических показателя из:
- окружности талии,
- соотношения талия/бедра,
- соотношения талия/рост.
Распространенность фенотипа
В когорте AoU:
- ожирение по традиционным критериям ИМТ имели 42,9% участников;
- еще 25,9% не имели ожирения по ИМТ, но соответствовали критериям «ожирения только по антропометрическим критериям».
- чаще встречался у мужчин (32,5% против 21,7% у женщин);
- резко увеличивался с возрастом, достигая до 78,3% у лиц старше 70 лет.
Градиент риска по фенотипам
Авторы сравнили несколько групп:
- Нет ожирения по ИМТ и нет антропометрического фенотипа — референсная группа.
- «Ожирение только по антропометрическим критериям».
- Ожирение по ИМТ + ≥ 2 повышенных антропометрических показателя.
- Сахарный диабет 2 типа:
- максимальный риск в группе с сочетанием ИМТ-ожирения и антропометрического фенотипа (AHR 3,95);
- значимо повышен и в группе с только антропометрическим ожирением (AHR 2,12).
- Сердечно-сосудистые события:
- AHR 1,81 в группе «ИМТ-ожирение + антропометрическое ожирение»;
- AHR 1,55 — в группе «ожирение только по антропометрическим критериям».
- Общая смертность:
- AHR 1,22 и 1,20 соответственно.
Перспективы таргетной терапии висцерального жира: обсуждение и гипотезы
На фоне выявленного фенотипа Grinspoon поднимает вопрос: можно ли таргетно воздействовать именно на висцеральный жир, не ориентируясь исключительно на снижение общей массы тела.
В качестве примера приводится тесаморелин — аналог гормона роста, одобренный для лечения висцеральной липодистрофии у пациентов с ВИЧ-инфекцией. В этой популяции он:
- снижает объем висцерального жира,
- при этом изменение общего веса может быть менее выраженным.
- подобные препараты могут быть потенциально полезны у пациентов с выраженным висцеральным ожирением и «маскированным» фенотипом по ИМТ;
- однако имеющихся данных недостаточно, чтобы рекомендовать такую терапию для широкой популяции пациентов с абдоминальным ожирением при нормальном или умеренно повышенном ИМТ.
Что это меняет в клинической практике
1. ИМТ — только скрининг, не самостоятельный критерий риска
ИМТ остается удобным инструментом для первичной оценки, но:
- не отражает распределение жира,
- не выделяет пациентов с абдоминальным/висцеральным ожирением при нормальном весе.
2. Окружность талии — обязательная часть осмотра
Измерение талии у взрослых пациентов должно стать стандартной практикой:
- при первичном осмотре;
- при оценке кардиометаболического риска;
- при наблюдении пациентов с преддиабетом, гипертонией, дислипидемией.
- мужчины;
- лица старшего возраста;
- пациенты с нормальным или умеренно повышенным ИМТ, но «центральным» типом отложения жира.
3. Нормальный ИМТ + повышенная талия = фенотип высокого риска
Пациенты с нормальным ИМТ и повышенной окружностью талии:
- не обязательно должны получать формальный диагноз «ожирение» в терминах рамки The Lancet;
- но должны рассматриваться как группа повышенного кардиометаболического риска.
- раннее и более интенсивное вмешательство в образ жизни;
- внимательное ведение факторов риска (АД, гликемия, липиды);
- более низкий порог для проведения углубленного обследования при наличии дополнительных признаков риска.
4. Фенотипы на основе антропометрии — инструмент уточнения риска, не новая нозология
Фенотип «ожирения только по антропометрическим критериям»:
- полезен для стратификации риска и отбора пациентов в исследования;
- пока не интегрирован в официальные классификации и рекомендации.
- понимать, что такие фенотипы указывают на повышенный риск;
- критически относиться к попыткам преждевременно превратить исследовательские категории в самостоятельные диагнозы без опоры на обновленные гайдлайны.
Ограничения и нерешенные вопросы
- Исследование Ahmed и соавт. имеет кросс-секционный дизайн:
можно говорить об ассоциациях, но не о причинно-следственных связях. - Исследование All of Us:
- наблюдательное; возможна селекция участников и остаточное смешение;
- пороги антропометрических показателей могут требовать адаптации для других популяций.
- Термин “anthropometric-only obesity” — рабочий исследовательский термин, а не устоявшаяся клиническая категория.
- Остаются открытыми вопросы:
- оптимальные пороговые значения талии и соотношений талия/бёдра, талия/рост для разных этнических и возрастных групп;
- как интегрировать антропометрические фенотипы в действующие клинические рекомендации;
- какие стратегии терапии (немедикаментозные и медикаментозные) наиболее эффективны у пациентов с нормальным ИМТ и абдоминальным ожирением.
Финансирование и конфликты интересов
- Исследование Ahmed и соавт. финансировалось правительством Австралии (Department of Health, Commonwealth of Australia); автор не сообщил о дополнительных конфликтах интересов.
- Grinspoon указал на получение персональных гонораров и исследовательской поддержки от ряда фармацевтических компаний, включая Kowa Pharmaceuticals, Gilead Sciences и Viiv Healthcare.
- Francesco Rubino сообщал о грантах от Ethicon (Johnson & Johnson), Novo Nordisk, Medtronic и других компаний, а также о консультативной и лекторской деятельности.
- Lindsay T. Fourman получала грантовую поддержку и гонорары от Chiesi Farmaceutici и других компаний.