Проблема неточного измерения артериального давления в клинике: причины и пути решения
Введение
Снижение в обновленных клинических рекомендациях порогов диагностики и начала медикаментозной терапии артериальной гипертензии до 130/80 мм рт. ст. делает точность офисного измерения артериального давления (АД) критическим фактором принятия решений. Если раньше небольшая погрешность измерения могла не менять тактику, то сегодня она способна перевести пациента из категории без лечения в категорию обязательной фармакотерапии — или наоборот.
По данным наблюдательных исследований, у значительной доли пациентов с повышенными офисными значениями АД (до половины) показатели оказываются нормальными вне клиники. Кроме того, неточное измерение АД приводит к ошибочным решениям о тактике ведения примерно в 20–45% случаев.
При этом врачи и медицинский персонал нередко сохраняют высокую уверенность в корректности полученных цифр. В совокупности это способствует гипер- и гиподиагностике, необоснованному назначению или интенсификации терапии и увеличению расходов на здравоохранение.
Ошибки измерения АД имеют два полюса последствий:
- При занижении истинного уровня давления пациент остается с неконтролируемым сердечно-сосудистым риском: сохраняется вероятность инсульта, инфаркта, прогрессирования нефропатии и других осложнений при кажущемся «нормальном» АД.
- При завышении — формируется гипердиагностика: человек получает диагноз артериальной гипертензии, начинает или усиливает медикаментозную терапию, сталкивается с побочными эффектами, ограничениями «по болезни» и устойчивым ощущением хронического заболевания.
Основные барьеры точного измерения АД
Анализ проблемы позволяет выделить несколько групп препятствий для точного измерения АД в условиях клиники.
Организационные и временные ограничения
Главным барьером является дефицит времени в рамках стандартного приема. Подготовка пациента, обеспечение покоя в течение 3–5 минут, выполнение как минимум двух измерений с интервалом — все эти обязательные этапы протокола требуют большего времени по сравнению с привычным быстрым однократным измерением. По данным исследований, корректное выполнение всех шагов занимает на несколько минут больше, что делает процедуру уязвимой к давлению по времени и стремлению «уложить» прием в жесткий регламент.
В условиях амбулаторного звена на одного пациента обычно отводится 12–15 минут, иногда меньше. Если соблюдать протокол, значительная часть этого времени уходит на относительный покой пациента: он должен сидеть, не разговаривать, не менять позу и не проходить осмотр. В эти минуты врач может просматривать документацию или формулировать план визита, но не проводить активные манипуляции или подробную беседу. Возникает прямой конфликт между нормативом времени на приём и нормативом времени на корректное измерение АД, и логичным (но неправильным) компромиссом становится отказ от большинства шагов протокола в пользу быстрого однократного измерения сразу при входе в кабинет.
Человеческий фактор и рабочий процесс
На точность влияют недостаточная обученность медицинского персонала и давление со стороны организации, требующей высокой пропускной способности. Это приводит к пропуску ключевых этапов измерения, формальному выполнению процедуры и закреплению «среднего» качества как негласного стандарта.
Исследования показывают, что даже в специализированных кардиологических клиниках качество измерения АД остается субоптимальным, тогда как уверенность в достоверности показателей у врачей и сотрудников остается высокой. Проблема носит в первую очередь культурный и организационный характер: неточное измерение АД воспринимается как допустимая норма рутинной практики, а не как исключение.
Дополнительным фактором выступает планировка и организация потока: в большинстве учреждений нет отдельной тихой зоны, где пациент мог бы спокойно посидеть перед измерением АД. На практике измерение часто проводится сразу после перемещения по коридору, ожидания в очереди или подъема по лестнице.
Оборудование
Широкое использование анероидных сфигмоманометров сопряжено с риском погрешностей из-за деформации и естественного износа. Производители рекомендуют регулярную (не реже одного раза в год) поверку и калибровку, однако на практике эти требования часто не выполняются, что создает устойчивую систематическую ошибку.
Дополнительно распространенной причиной неточностей является использование манжет неподходящего размера, когда размеры манжеты не соответствуют окружности плеча пациента. При этом одна стандартная манжета нередко рассматривается как «универсальная» для всех, что вносит предсказуемое смещение в сторону завышения или занижения АД у пациентов с ожирением или, наоборот, с худощавым телосложением.
Факторы, связанные с пациентом
На результаты измерения существенное влияние оказывают «эффект белого халата», разговоры во время процедуры, недавний прием пищи или кофе, курение, а также отсутствие должного покоя перед измерением. Рекомендуемое нахождение пациента в положении сидя с опорой для спины и стопами на полу в течение как минимум 3 минут перед измерением на практике реализуется далеко не всегда, что создает дополнительные источники вариабельности и искажения результата.
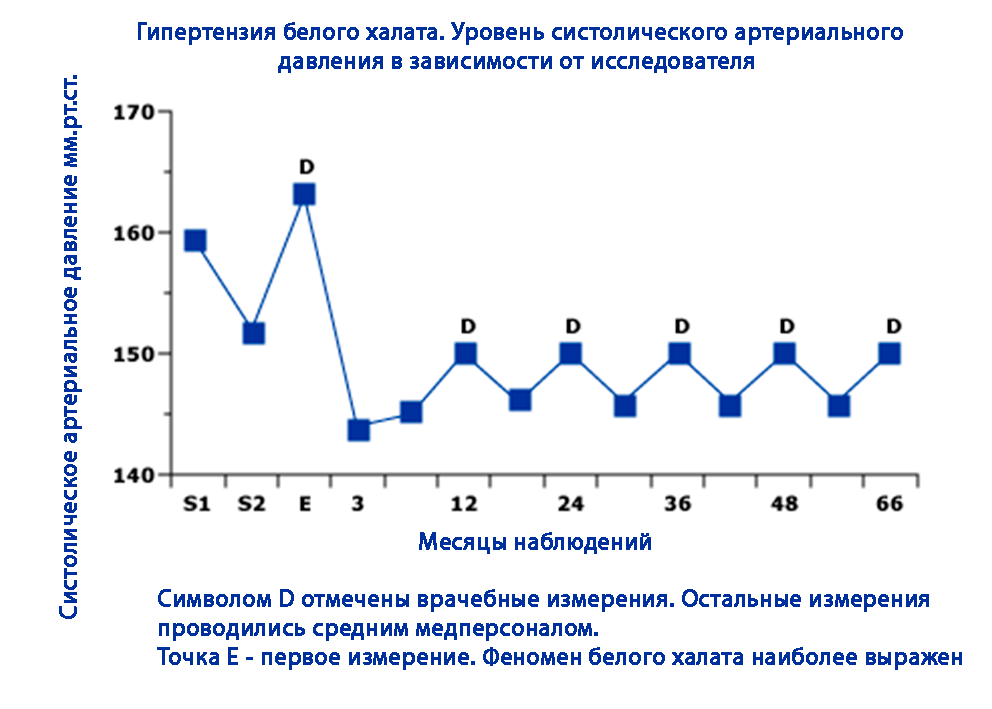
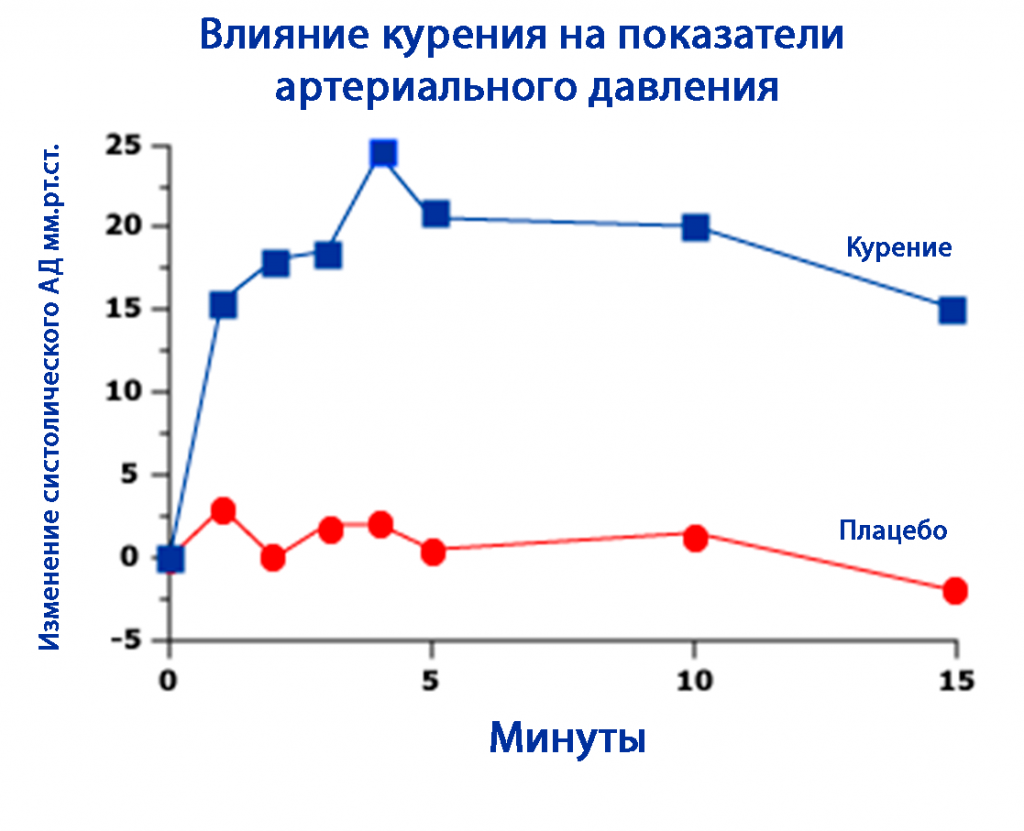
В типичной амбулаторной ситуации пациент заходит в кабинет сразу после очереди, иногда — после быстрого перехода по коридору или подъема по лестнице, продолжая обсуждать рабочие вопросы по телефону. Дорога в поликлинику нередко сопровождается чашкой крепкого кофе или сигаретой «для успокоения». Все это повышает АД, но редко воспринимается пациентами (и нередко врачами) как значимый фактор, влияющий на интерпретацию офисного измерения.
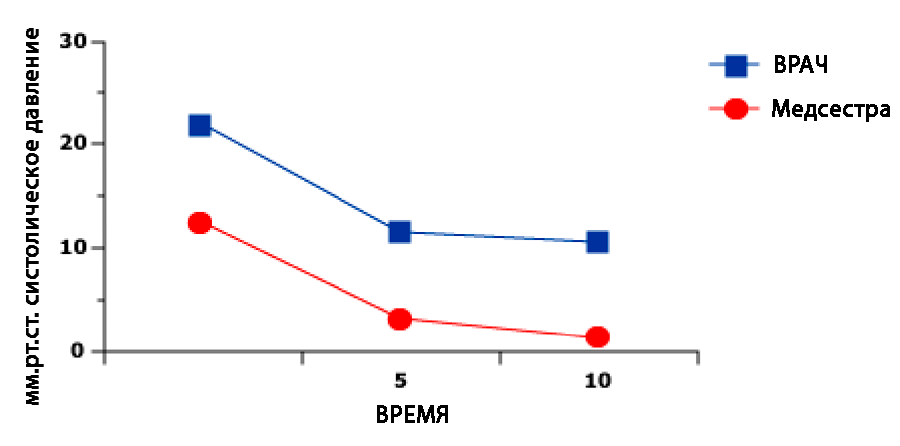
На уровень измеренного АД влияет и то, кто проводит процедуру. При измерении врачом «эффект белого халата» обычно выражен сильнее: сама ситуация контакта с врачом воспринимается пациентом как более значимая и напряженная, что сопровождается дополнительным подъёмом АД. При измерении медсестрой значения, как правило, несколько ниже и ближе к повседневным. Еще более низкие и стабильные значения демонстрируют автоматизированные офисные измерения, когда пациент остается один в тихом помещении, а валидированный тонометр выполняет серию измерений с последующим усреднением: такие показатели ближе к суточному профилю по данным мониторирования.

Стратегии повышения точности измерений
Решение проблемы требует комплексного системного подхода, а не разрозненных усилий отдельных специалистов.
Внедрение стандартизированного протокола
Необходимо разработать и внедрить в учреждении единый регламент измерения АД, включающий:
- подбор манжеты по размеру руки пациента (с учетом окружности плеча);
- обязательный период покоя (3–5 минут) в положении сидя с опорой для спины и стопами на полу, без скрещивания ног;
- проведение как минимум двух измерений с интервалом 1–2 минуты и ориентацию на среднее значение;
- ограничение разговоров и отвлекающих факторов во время процедуры;
- по возможности — использование автоматизированных офисных измерений (серийные измерения в тихом помещении с последующим усреднением).
Обучение персонала и контроль качества
Регулярные тренинги для среднего медицинского персонала с отработкой практических навыков, обновлением знаний о протоколах и последующим контролем соблюдения стандартов являются обязательными элементами. Для этого можно использовать ресурсы инициативы Target: BP, которая предлагает структурированные материалы по выбору и обслуживанию тонометров, обучению команды и организации процесса измерения.
Однако обучение без обратной связи малоэффективно. Желателен периодический аудит реальной практики: использование коротких чек-листов наблюдения за тем, как фактически выполняется измерение АД в кабинете (например, с пунктами: положение сидя, наличие опоры для спины, время покоя ≥ 3 минут, подбор манжеты по размеру, не менее двух измерений при необходимости) с последующим обсуждением результатов на рабочих совещаниях. Это позволяет выявлять системные нарушения протокола (измерение стоя, через одежду, отсутствие времени покоя, отсутствие повторных измерений) и корректировать их не точечно, а на уровне всей команды.
Оптимизация рабочих процессов и оснащения
Рекомендуется реорганизовать рабочий поток таким образом, чтобы у пациента было время на адаптацию в кабинете перед измерением АД. Это может означать, например, что измерение АД проводится не в первые секунды визита, а спустя несколько минут, когда пациент уже сидит спокойно, а врач просматривает его документацию.
В учреждениях с наличием медсестринского звена возможно вынесение части процедур (подготовка пациента, первое измерение, повторные измерения) за пределы непосредственного времени общения с врачом.
Целесообразно рассмотреть переход на автоматические тонометры, валидированные по международным стандартам, с четко прописанными регламентами по их техническому обслуживанию и поверке. Это снижает влияние человеческого фактора и минимизирует ошибки, связанные с оборудованием, хотя не отменяет необходимости соблюдения базовых правил подготовки пациента и алгоритма измерения.
Инструменты уточнения диагноза: домашний и суточный мониторинг АД
Для нивелирования ограничений офисного измерения и «эффекта белого халата» следует активнее вовлекать пациентов в самоконтроль и использовать ДМАД и СМАД. Усредненные данные множественных измерений, полученные в привычной для пациента обстановке, обладают более высокой прогностической ценностью по сравнению с единичными офисными измерениями и позволяют «сгладить» естественную вариабельность АД.
Дополнительным преимуществом является повышение вовлеченности и приверженности: пациент видит свои значения, связывает их с приемом препаратов и изменениями в образе жизни и перестает быть пассивным наблюдателем.
При этом данные ДМАД информативны только при соблюдении базовых правил: измерения проводятся в положении сидя, после нескольких минут покоя, в одно и то же время суток (как минимум утром и вечером), с фиксацией всех значений в дневнике или электронной форме. В реальной практике пациенты часто не знают этих правил или не следуют им.
Характерная ошибка — измерять АД преимущественно «когда плохо»: при головной боли, ощущении жара, тревоге, ухудшении самочувствия. В результате врач получает не профиль АД, а набор эпизодических пиковых значений, отражающих острую реакцию на стресс, боль или тревогу, но не базовый уровень АД.
Поэтому к данным ДМАД необходимо относиться критически: уточнять, как и когда пациент проводил измерения, отделять систематические серии, выполненные по правилам, от случайных симптом-ориентированных измерений и по возможности дополнять их данными СМАД.
Реалистичный базовый стандарт измерения АД
Понимая ограничения времени и ресурсов, имеет смысл сформулировать «реалистичный базовый стандарт», достижимый уже на уровне типичной поликлинической практики без радикальной перестройки системы. К нему можно отнести:
- измерение АД сидя, с опорой для спины и без скрещенных ног;
- отказ от измерения через одежду;
- обеспечение хотя бы нескольких минут относительного покоя в кабинете перед первым измерением (например, пока врач просматривает карту);
- выполнение не менее двух измерений при сомнительных или пограничных значениях, с ориентацией на среднее;
- использование манжеты подходящего размера;
- регламент поверки тонометров не реже одного раза в год.
Даже такая частичная стандартизация позволяет заметно уменьшить долю грубых ошибок, не требуя от команды невыполнимых действий.
Заключение
Повышение точности измерения АД — это не столько технический, сколько комплексный организационный и культурный вопрос. Его решение требует пересмотра рабочих процессов, явного учета дополнительного времени, необходимого для корректной процедуры, инвестиций в обучение персонала и оборудование, внедрения и контроля стандартизированных протоколов, а также поддержки со стороны руководства учреждения.
Речь не идет о поиске виноватых: устоявшиеся «компромиссы» в измерении АД перестают быть безопасными в условиях более низких порогов диагностики и лечения.
Только системный подход, включающий изменение практики измерения АД в кабинете и осознанное использование домашних и суточных измерений, позволит получать достоверные данные, являющиеся основой для принятия обоснованных клинических решений.
Ранее мы разобрали ошибки, совершаемые врачами при измерении артериального давления: Артериальное давление. Источники ошибок при измерении в кабинете врача





















