Скрининг псориатического артрита у пациентов с псориазом: основные инструменты и подходы
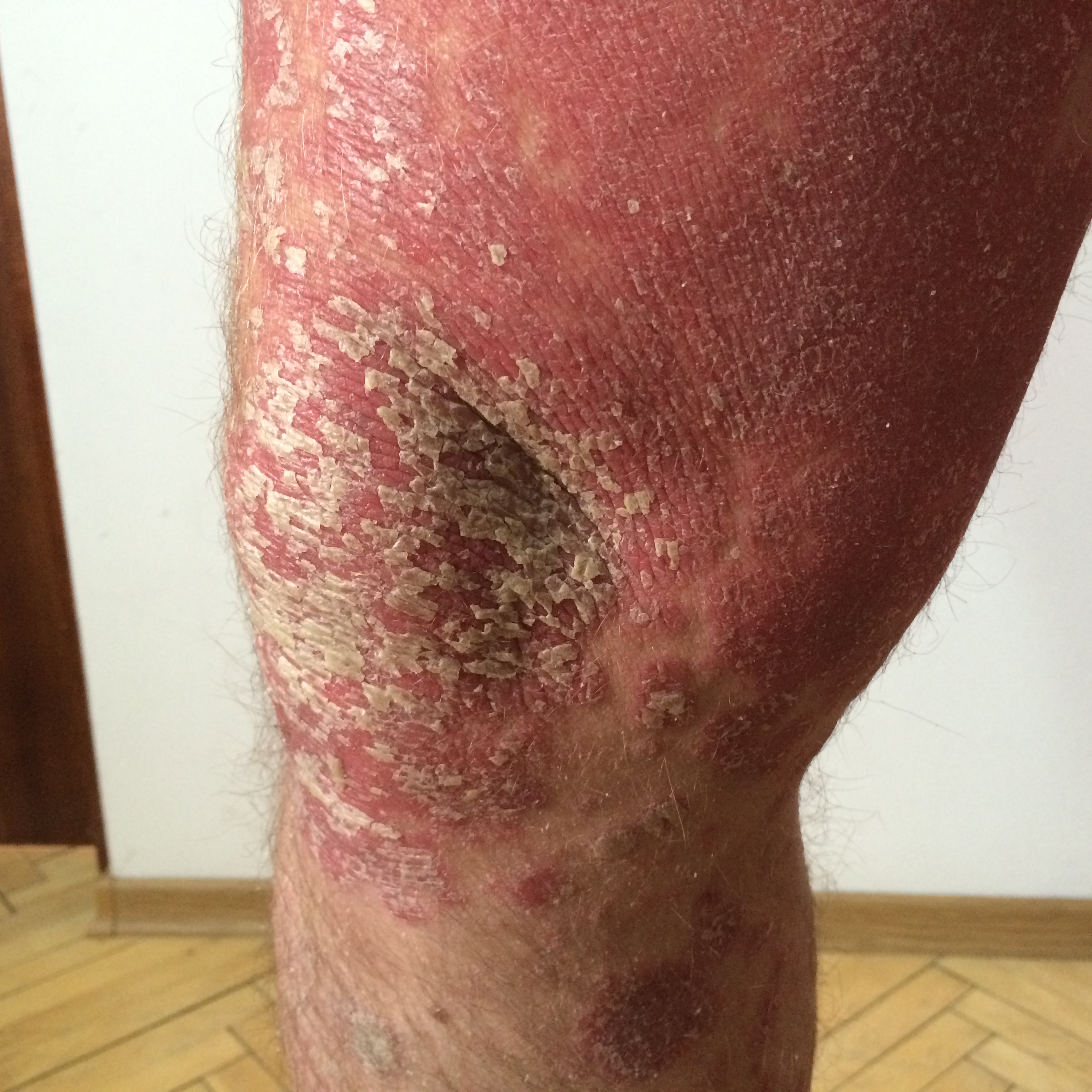
Своевременное выявление псориатического артрита (ПсА) у пациентов с псориазом является критически важной задачей, поскольку задержка в диагностике более чем на 6 месяцев ассоциирована с ухудшением клинических исходов и повышением риска инвалидизации. В связи с этим Национальный фонд псориаза (США) рекомендует проводить регулярный скрининг с использованием валидированных инструментов.
Наиболее широко применяемым методом скрининга является Опросник для скрининга эпидемиологии псориаза и артрита (PEST). Пациентам с псориазом целесообразно заполнять эту анкету каждые 6 месяцев. PEST состоит из пяти вопросов:
Каждый утвердительный ответ оценивается в 1 балл. Сумма ≥3 указывает на высокую вероятность ПсА и является основанием для направления к ревматологу. Анкета PEST доступна в мобильном приложении международной организации GRAPPA (Group for Research and Assessment of Psoriasis and Psoriatic Arthritis).
Помимо PEST, в клинической практике могут применяться и другие валидированные опросники, такие как 15-вопросный Опросник по скринингу и оценке псориатического артрита и 13-вопросный Торонтский опросник по скринингу псориатического артрита (ToPAS).
П – боль в суставах;
С – скованность (утренняя или после периода неподвижности >30 минут) и/или отек по типу «сосискообразного» пальца (дактилит);
А – аксиальное поражение (боль в спине воспалительного характера, уменьшающаяся при движении).
В направлении целесообразно указать сумму по PEST, признаки по ПСА, длительность симптомов, ответ на НПВП, возможные конкурирующие диагнозы.
Согласно данным обзора для дерматологов, для выявления воспалительного артрита также эффективны следующие скрининговые вопросы:
При проведении дифференциальной диагностики ПсА необходимо исключать ревматоидный артрит (для него менее характерны дактилит и энтезит). Также следует дифференцировать ПсА с фибромиалгией, подагрой и остеоартрозом, при котором отёк суставов имеет преимущественно костный характер и боль механическая. Нередки случаи коморбидности, когда у пациента присутствуют два и более заболевания.
Выявление признаков ПсА является основанием для направления пациента к ревматологу для верификации диагноза и назначения терапии. Стратегия ведения пациентов с установленным ПсА основана на принципе «лечение до достижения цели» (treat-to-target), что подчеркивает важность раннего направления для улучшения долгосрочных результатов.
В качестве практического руководства может быть использован алгоритм клинического контроля ПсА, предложенный испанскими исследователями в 2020 году (https://pmc.ncbi.nlm.nih.gov/articles/PMC7351070/), который систематизирует процесс скрининга и принятия решений о направлении к ревматологу.
Ключевой инструмент скрининга: PEST
Наиболее широко применяемым методом скрининга является Опросник для скрининга эпидемиологии псориаза и артрита (PEST). Пациентам с псориазом целесообразно заполнять эту анкету каждые 6 месяцев. PEST состоит из пяти вопросов:
- Бывали ли у вас когда-нибудь опухшие суставы?
- Диагностировал ли у вас врач артрит?
- Есть ли на ногтях рук или ног ямочки (питы) или выраженная неровность?
- Бывали ли у вас боли в пятках?
- Замечали ли вы, что палец на руке или ноге полностью опухал и становился болезненным без видимой причины?
Важно: PEST — скрининговый инструмент, а не диагноз; результаты интерпретируются в клиническом контексте.
Дополнительные методы оценки
Помимо PEST, в клинической практике могут применяться и другие валидированные опросники, такие как 15-вопросный Опросник по скринингу и оценке псориатического артрита и 13-вопросный Торонтский опросник по скринингу псориатического артрита (ToPAS).
Для быстрой оценки на приеме также полезна мнемоника ПСА
П – боль в суставах;
С – скованность (утренняя или после периода неподвижности >30 минут) и/или отек по типу «сосискообразного» пальца (дактилит);
А – аксиальное поражение (боль в спине воспалительного характера, уменьшающаяся при движении).
Наличие любых двух из трех критериев позволяет заподозрить ПсА. Важным дифференциальным признаком является характер боли в спине: в отличие от механической боли при дегенеративных заболеваниях, которая усиливается при движении, воспалительная боль при ПсА уменьшается при физической активности.
Когда направлять к ревматологу
- PEST ≥3;
- либо любые 2 из 3 по ПСА;
- явные признаки дактилита и/или выраженного энтезита;
- быстрое присоединение аксиальных симптомов к периферическим;
- диагностическая неопределенность или подозрение на коморбидность (ПсА + подагра/ОА/РА/фибромиалгия).
Согласно данным обзора для дерматологов, для выявления воспалительного артрита также эффективны следующие скрининговые вопросы:
- наличие псориаза или ПсА в семейном анамнезе;
- боль и припухлость в пальцах кистей или стоп;
- утренняя скованность более 30–60 минут;
- уменьшение боли на фоне физической активности; длительность суставных симптомов более 3 месяцев; положительный ответ на терапию НПВП;
- характер боли — пациенты часто описывают ее как «грызущую», «пульсирующую» или «глубокую».
Положительный ответ по любому из пунктов усиливает подозрение на воспалительный артрит и снижает порог направления; решение принимается по совокупности данных. Важным ориентиром служит и профиль ответа на НПВП: в отличие от пациентов с дегенеративным артритом, которые нередко сообщают, что «ничто не помогает», пациенты с ПсА часто отмечают значимое облегчение симптомов (в т.ч. на фоне приема мелоксикама).
Дифференциальная диагностика и дальнейшая тактика
При проведении дифференциальной диагностики ПсА необходимо исключать ревматоидный артрит (для него менее характерны дактилит и энтезит). Также следует дифференцировать ПсА с фибромиалгией, подагрой и остеоартрозом, при котором отёк суставов имеет преимущественно костный характер и боль механическая. Нередки случаи коморбидности, когда у пациента присутствуют два и более заболевания.
Выявление признаков ПсА является основанием для направления пациента к ревматологу для верификации диагноза и назначения терапии. Стратегия ведения пациентов с установленным ПсА основана на принципе «лечение до достижения цели» (treat-to-target), что подчеркивает важность раннего направления для улучшения долгосрочных результатов.
В качестве практического руководства может быть использован алгоритм клинического контроля ПсА, предложенный испанскими исследователями в 2020 году (https://pmc.ncbi.nlm.nih.gov/articles/PMC7351070/), который систематизирует процесс скрининга и принятия решений о направлении к ревматологу.

















