«Нормы» холестерина: почему они зависят от сердечно-сосудистого риска
Путаница часто начинается еще раньше — на уровне бланка анализа. Легко попасть в ловушку: увидеть «выше нормы» и решить, что дальше все просто — нужно «довести до нормы». Или наоборот: увидеть, что показатели укладываются в референсные значения, и успокоиться — хотя клинический смысл может быть другим. В реальности у липидограммы важнее не лабораторные референсы, а целевые значения, которые зависят от сердечно-сосудистого риска и клинического контекста.
«Норма по бланку» и «цель для вас» — не одно и то же
Лаборатория указывает референсные интервалы — статистический ориентир для популяции, а не персональную «границу безопасности». В профилактике атеросклероза и его осложнений обычно используется другая логика: врач определяет категорию риска и выбирает цель, которую имеет смысл достигать именно в вашей ситуации.
Ключевой показатель, вокруг которого чаще всего строится цель, — холестерин липопротеинов низкой плотности (ХС-ЛПНП).
Что врачи называют сердечно-сосудистым риском
Сердечно-сосудистый риск — это вероятность серьезных осложнений атеросклероза в определенный промежуток времени (чаще всего речь идет о ближайших годах). Под осложнениями обычно понимают инфаркт, инсульт и сердечно-сосудистую смерть.
Важно: риск — это не «самочувствие» и не одна цифра в анализе. И принцип «ничего не болит — значит риска нет» не работает. Риск складывается из контекста:
- Если события уже были (инфаркт/инсульт) или есть доказанный атеросклероз — это сразу другой, более высокий уровень риска.
- Если событий не было, риск оценивают по факторам, которые повреждают сосуды или ускоряют атеросклероз: курение, повышенное давление, диабет, хроническая болезнь почек, наследственная предрасположенность и др.
Из чего складывается риск: короткий ориентир
Чтобы слово «риск» не оставалось абстракцией, полезно понимать, что обычно учитывает врач.
То, что мы не можем изменить (врачи называют это немодифицируемыми факторами риска):
- возраст;
- пол;
- семейная история ранних инфарктов/инсультов у близких родственников.
- курение;
- артериальное давление;
- диабет и нарушения углеводного обмена;
- избыточная масса тела и низкая физическая активность;
- хроническая болезнь почек;
- уже выявленный атеросклероз (например, по данным обследований).
Холестерин сам по себе не «враг»: важны транспорт и условия в сосуде
Холестерин — нормальное вещество, которое организм синтезирует сам и использует как «строительный материал». Проблема обычно не в самом холестерине, а в том, как он переносится в крови и где в итоге накапливается (подробнее об общей логике — в статье 1).
Если вернуться к метафоре строительства: важны не только “кирпичи”, но и логистика и уборка. В крови холестерин «перевозится» в составе липопротеинов. Когда атерогенные частицы (прежде всего связанные с ХС-ЛПНП) долго циркулируют и задерживаются в стенке артерии, риск растет. Дальше запускается локальная воспалительная реакция в стенке сосуда — часть механизма атеросклероза. Поэтому обычный С-реактивный белок не является «анализом на атеросклероз» и не заменяет оценку риска и липидного профиля.
Главный вывод: по одному ХС-ЛПНП нельзя «определить риск». Но при одинаковом ХС-ЛПНП потребность в снижении может быть разной — в зависимости от суммарного сердечно-сосудистого риска.
Одна и та же цифра — разные цели: наглядный пример
Пациент А. Мужчина, 40 лет. Не курит. Давление нормальное. Диабета нет. В семье не было ранних инфарктов/инсультов. Его ХС-ЛПНП — 3,2 ммоль/л.
Пациент Б. Мужчина, 40 лет. Тот же ХС-ЛПНП — 3,2 ммоль/л, но год назад перенес инфаркт (или у него доказанный атеросклероз по обследованию).
Цифра одинаковая, но контекст принципиально разный. Для пациента А врач часто начнет с коррекции образа жизни и наблюдения в динамике. Для пациента Б речь почти всегда идет о более строгой (более низкой) цели по ХС-ЛПНП и о том, что одного образа жизни обычно недостаточно: чаще требуется лекарственная терапия, нередко — высокоинтенсивный статин в максимально переносимой дозе (иногда дополнительно обсуждают усиление терапии, если цели не достигаются). Это не «противоречие» в медицине, а риск-ориентированная логика.
Чем выше риск — тем ниже целевые значения
Логика проста: если риск высокий, «запас прочности» меньше, и целевой уровень ХС-ЛПНП выбирают ниже, чтобы сильнее снизить вероятность осложнений.
Таблица: «Целевые значения ХС-ЛПНП по категориям риска (ориентиры)».
|
Категория риска |
Цель по ХС-ЛПНП, ммоль/л |
Примеры (ориентиры групп) |
|
Очень высокий риск |
<1,4 |
перенесенный инфаркт/инсульт; доказанный атеросклероз артерий; диабет с поражением органов-мишеней |
|
Высокий риск |
<1,8 |
диабет без поражения органов-мишеней; выраженная гипертония; хроническая болезнь почек; сочетание нескольких факторов риска |
|
Умеренный риск |
<2,6 |
часть людей среднего возраста с отдельными факторами риска, но без перенесенных событий и без доказанного атеросклероза |
|
Низкий риск |
<3,0 |
молодой возраст, отсутствие значимых факторов риска |
Почему общий холестерин плохо подходит как «главная цель»
Общий холестерин — это сумма разных фракций. Он может быть выше или ниже по разным причинам и не отвечает на главный практический вопрос: какова атерогенная нагрузка?
Типичные ситуации, когда общий холестерин вводит в заблуждение:
- общий холестерин «нормальный», но ХС-ЛПНП повышен — риск можно недооценить;
- общий холестерин «высокий» за счет ХС-ЛПВП — это не означает автоматически «все хорошо» и не отменяет значимость ХС-ЛПНП.
Атеросклероз — накопительный процесс: важны «уровень × время»
Атеросклероз — не событие «в один день». Риск накапливается: имеет значение не только то, какая цифра сегодня, но и как долго организм живет с повышенной атерогенной нагрузкой.
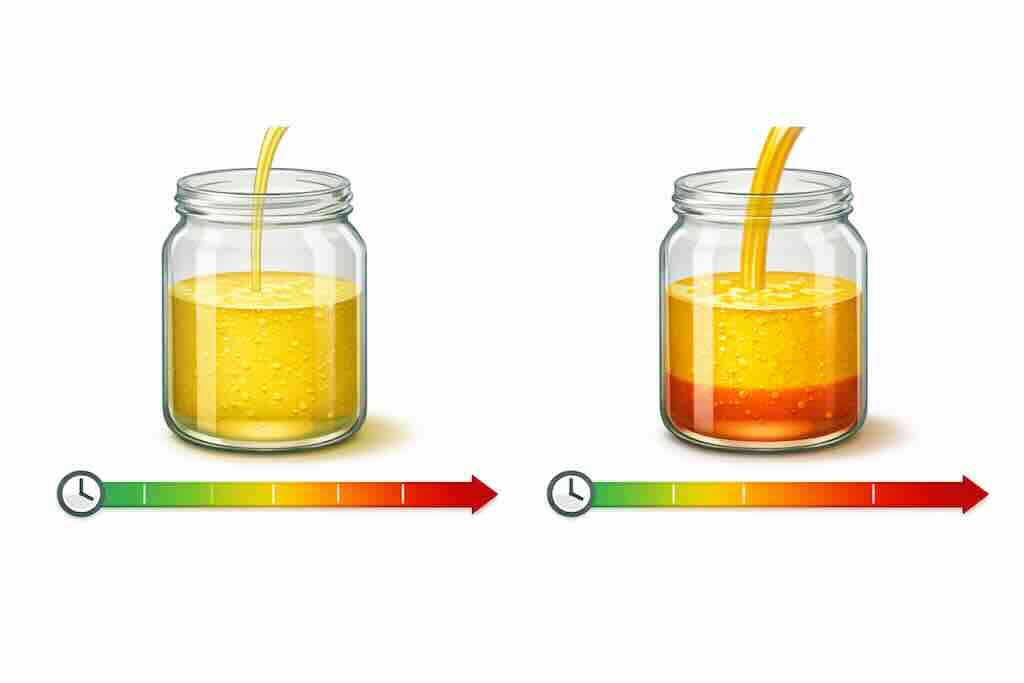
Иллюстрация: атерогенная нагрузка накапливается: имеет значение не только «насколько высоко», но и «как долго». Длительное умеренное повышение может дать сопоставимое накопление, как и кратковременное выраженное.тизации.
Мостик к терапии: когда одного образа жизни бывает недостаточно
Коррекция питания, веса, физической активности и отказ от курения — базовый слой профилактики почти для всех. Но иногда, особенно при высоком/очень высоком риске или при наследственных причинах, одного образа жизни может быть недостаточно, чтобы достичь цели. Это не «провал» и не «слабая воля» — это сочетание биологии и уровня риска.
Отдельно стоит упомянуть семейную гиперхолестеринемию — ситуацию, когда высокий ХС-ЛПНП сопровождает человека с молодости и риск становится высоким раньше, чем у большинства. Подсказки, которые обычно настораживают врача: очень высокие значения ХС-ЛПНП с раннего возраста и ранние сердечно-сосудистые события у близких родственников. Это один из мостиков к будущей статье о причинах и к материалу о терапии.
Что делать с этим знанием: практический алгоритм
Шаг 1. Соберите свои данные для разговора с врачом.
Возраст, курение, известные цифры давления, наличие диабета/болезни почек, семейная история ранних инфарктов/инсультов, были ли у вас инфаркт/инсульт или известен атеросклероз по обследованиям, и показатели липидограммы (в первую очередь ХС-ЛПНП).
Таблица помогает понять направление: чем больше факторов риска и чем «серьёзнее фон», тем вероятнее, что цель по ХС-ЛПНП будет ниже. Но не превращайте это в самодиагностику.
«Доктор, исходя из моих данных, к какой категории сердечно-сосудистого риска я могу быть отнесен(а), и какая цель по ХС-ЛПНП для меня актуальна?»
Дальше логика всегда одна: изменения образа жизни (статья о питании и привычках будет в серии) и, если нужно по риску и биологии, — обсуждение медикаментозной терапии (отдельная статья про статины/лекарства).
Если анализ получился «странным» или сдавался в нестабильных условиях, сначала проверьте факторы подготовки и пересдачи (см. статью 3).
Заключение
Понимание своего сердечно-сосудистого риска — это не ярлык и не повод для паники. Это карта местности: она не говорит, что с вами обязательно что-то случится, но показывает, где находятся «опасные участки», и помогает выбрать более безопасный и эффективный маршрут профилактики. Следующие материалы серии помогут пройти этот маршрут: от уточнения факторов риска (в том числе Лп(а) и апоВ как «усилителей риска») до конкретных шагов по образу жизни и терапии.