Боль в груди. Инструмент для принятие решений у пациентов низкого риска
Занимающий одну страницу инструмент для совместного принятия решения помогает пациентам из категории низкого риска, которые поступают в отделения неотложной помощи в связи с болью в груди, лучше понимать свое состояние здоровья и возможные варианты, а также, возможно, снижает частоту проведения нагрузочных проб и визуализирующих исследований, что может привести к сокращению затрат.
Примечательно, что все вышеперечисленное не приводит к повышению риска. Эти данные были представлены на проходившей в Чикаго ежегодной научной сессии Американской коллегии кардиологов (ACC).
При анализе видеозаписей осмотра пациентов было показано, что использование данного инструмента, получившего название «Выбор при боли в груди» (Chest Pain Choice, CPC) удлинял продолжительность осмотра лишь на 1,3 минуты. Инструмент для помощи при совместном принятии решения CPC был разработан специалистами клиники Мейо и включает в себя четыре части.
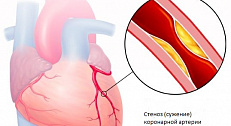
Представлены результаты исследования, которое показало, что при подозрении на наличие ишемической болезни сердца (ИБС) клиническая стратегия, основанная на оценке коронарной анатомии с помощью компьютерной томографической ангиографии (КТ-ангиографии), не улучшает клинические исходы по сравнению с обычной тактикой, основанной на применении нагрузочных проб. Подробнее.
Понятным для пациентов языком, с помощью простой инфографики, инструмент объясняет пациенту, каким образом можно исключить сердечный приступ, в чем состоит смысл нагрузочных проб и мультиспиральной компьютерной томографии коронарных артерий, помогает оценить индивидуальный риск и предоставляет информацию о дальнейшем обследовании, а также облегчает обсуждение вышеизложенных вопросов. Ранее CPC тестировался в пилотном исследовании.
Исследование «Изучение «Выбора при боли в груди» (Chest Pain Choice Trial) было проведено в шести отделениях неотложной помощи, располагавшихся в пяти штатах США. Взрослые пациенты с болевым синдромом в грудной клетке, в отношении которых решался вопрос о госпитализации в отделение неотложной помощи с целью наблюдения и проведения проб с нагрузкой или КТ-ангиографии коронарных артерий, были рандомизированы в группы ведения с помощью CPC (n=447) или стандартного лечения (n=451). Первичной конечной точкой были знания пациентов, которые оценивались с помощью опросника.
Пациенты, которых вели с помощью CPC, оказались более информированными, чем те, кто получал обычное лечение, в отношении их уровня риска острого коронарного синдрома и доступных вариантов ведения (средняя оценка 4,23 балла против 3,56; P<0,001). Также более чем удвоились показатели вовлеченности пациентов (18 баллов против 8; P<0,001).
Врачи должны обсуждать с пациентами риски и преимущества визуализирующих диагностических методик с использованием рентгеновского излучения на область сердца перед назначением такого исследования. С таким обращение выступили недавно эксперты Американской ассоциации сердца (AHA) в новом научном заявлении, опубликованном в журнале Circulation. Подробнее.
В группе CPC также было больше пациентов, которые заявили, что полученная ими информация была предельно ясной (P=0,01), и что они порекомендуют тот же подход и для других пациентов (P=0,004).
Аналогичным возрастом врачи в группе активного вмешательства также расценивали информацию как совершенно ясную, и 66% сказали, что они бы рекомендовали использование Chest Pain Choice другим врачам. Еще примерно столько же сообщили, что хотели бы иметь аналогичный инструмент и для помощи при других клинических решениях (P<0,001 для всех сравнений).
Комментаторы данной работы отметили, что несмотря на растущее распространение пациенто-центрического подхода и создание большого количества инструментов, призванных облегчить процесс совместного принятия решения, многие из них остаются пылиться на полках. Chest Pain Choice, по-видимому, имеет хорошие перспективы избежать этой судьбы, что не в последнюю очередь связано с тем, что он прост и необременителен.
Что касается безопасности данного подхода, в течение 30 дней после выписки в группе активного вмешательства семи пациентам потребовалась реваскуляризация, четыре человека перенесли инфаркт миокарда, и произошло еще одно кардио-васкулярное нежелательное явление. В контрольной группе реваскуляризация была выполнена у четырех пациентов, один пациент перенес инфаркт, нежелательных явлений не было. Ни в одной из групп за время наблюдения никто не умер.
Нежелательное сердечно-сосудистое явление имело место у женщины, которая была выписана после отрицательной стресс-сцинтиграфии, но в течение 30 дней вновь обратилась в отделение неотложной помощи, где у нее был диагностирован инфаркт миокарда без подъема сегмента ST. Комитет по мониторингу данных и безопасности расценил нежелательное явление как несвязанное с вмешательством.
Некоторые комментаторы исследования выразили опасения по поводу более высокой частоты событий в группе вмешательства, хотя различия не были статистически достоверными. В ответ на это авторы пояснили, что в исследование включались совсем не здоровые люди, и что, с их точки зрения, очень обнадеживает тот факт, что все эти события произошли у тех пациентов, которые совместно с врачом приняли решение о госпитализации. Так что это просто часть естественного течения болезни.
Действительно, примерно две трети участников имели гиперлипидемию, а средняя вероятность наличия острого коронарного синдрома до обследования составляла 3,8% в контрольной группе и 3,6% в группе вмешательства.
Американская коллегия кардиологов (ACC) и Американская коллегия радиологов (ACR) выпустили клинические рекомендации, в которых рассматривается использование визуализирующих методов при обследовании пациентов с болью в грудной клетке в условиях отделения неотложной помощи. Подробнее.
У пациентов, ведение которых осуществлялось с использованием Chest Pain Choice, была на 15% ниже частота поступления в отделения неотложной помощи с целью проведения нагрузочных проб или КТ-ангиографии коронарных артерий, чем в контрольной группе (P<0,001). У них также была ниже вероятность проведения нагрузочных проб в течение ближайших 30 дней (P<0,013); то же касалось и КТ-ангиографии в течение 30 дней, однако здесь тенденция не достигла статистической значимости (P=0,12).
Во время обсуждения исследования прозвучала точка зрения, что одна из наиболее важных причин того, что врачи неотложной помощи чаще всего действуют в рамках патерналистского подхода, это фактор времени. Здесь все занимает время – предоставить пациенту информацию, дать ему возможность обдумать полученные сведения и решить, насколько все это соответствует его нуждам, и затем вернуться для еще одной беседы, в ходе которой будет принято совместное решение. Если такой инструмент позволяет сэкономить это время, возможно, врачи будут чаще информировать пациентов о диагнозе и возможных вариантах действий.
Возможность перехода к совместному принятию решения в обсуждаемой ситуации очень важна, поскольку боли в грудной клетки являются второй по частоте причиной обращения в отделение неотложной помощи, при этом врачи знают, что в среднем по статистике пропускается порядка 1,5% острых коронарных синдромов. Это приводит к избыточному обследованию многих пациентов с низким риском, результатом чего, в свою очередь, является большое число ложноположительных результатов, ненужных процедур и рост затрат.
.