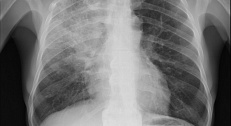
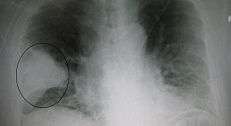
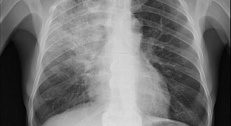
Вирусная пневмония. Симптомы и особенности клинической картины
Анамнез
Клинические проявления вирусной пневмонии разнообразны из-за большого количества разных . Клиническая картина кратко описана ниже. Различные вирусные пневмонии обычно возникают в определенное время года, в или в популяциях с сердечно-легочными заболеваниями или иммунодефицитными состояниями.
Частыми общими симптомами вирусной пневмонии являются лихорадка, озноб, непродуктивный кашель, ринит, миалгия, головные боли и утомляемость. Симптомы вирусной пневмонии такие же, как при бактериальной пневмонии, хотя исследования показали меньшую вероятность появления боли в груди и мышечной ригидности при вирусной пневмонии. [3] У большинства пациентов есть кашель, но у пожилых людей он может быть почти незаметным.
Важно определить статус , историю поездок и возможные контакты с больными. Во время , вызванных обычными респираторными вирусами, признаки и симптомы в большинстве случаев позволяют предположить правильный диагноз. У очень пожилых людей единственной жалобой может быть лихорадка и изменение психики.
У пациентов с иммунодефицитами важно распознать клиническую картину вирусной пневмонии, и новые изменения клинических показателей. Все эти изменения могут указывать на необходимость рентгенологического исследования или других диагностических процедур для постановки этиологического диагноза и раннего начала лечения.
Типичная инфекция вирусом гриппа проявляется внезапным повышением температуры тела, ознобом, , , кашлем, болью в горле и ринореей. Инкубационный период составляет 1-2 дня, а симптомы обычно сохраняются 3-5 дней. Эти же симптомы часто наблюдаются и при других респираторных вирусных инфекциях, но с высокой степенью вероятности позволяют диагностировать инфекцию вирусом гриппа во время вспышки происходит в сообществе. Грипп обычно наблюдается при и в конце зимы и начале весны.
респираторно-синцитиальным вирусом (РСВ) у детей младше шести месяцев достигает пика зимой. Инфекция вирусом парагриппа (вирус ПГ) чаще всего отмечается поздней осенью или зимой, хотя пневмония, вызванная вирусом ПГ-3, особенно распространена весной.
Осмотр
Результаты осмотра при вирусной пневмонии такие же, как при бактериальной пневмонии и, следовательно, неспецифичны. При обследовании обнаруживаются свистящее дыхание, , усиление и над пораженными участками легких.
У некоторых пациентов результаты осмотра практически не отличаются от нормы, кроме легкой лихорадки, в то время как у других пациентов может быть дыхательная и/или полиорганная недостаточность. Другие признаки и симптомы:
- Лихорадка и/или озноб
- Кашель (с мокротой или без мокроты)
- Тахипноэ и/или одышка
- Тахикардия или брадикардия
- Одышка
- Свистящее дыхание
- Сухие хрипы
- Западение грудины или втяжение межреберных промежутков
- Тупой перкуторный звук
- Ослабленное дыхание
- Плеврит
- Шум трения плевры
- Цианоз
- Кожные высыпания
- Острый респираторный дистресс-синдром
Вирус гриппа
Гриппозной пневмонией чаще всего страдают следующие группы пациентов:
- Дети с или перенесшие трансплантацию органов
- Взрослые с хроническими сердечно-сосудистыми или респираторными заболеваниями, , заболеваниями почек, или иммуносупрессией
- Жители домов престарелых или интернатов
- Здоровые взрослые старше 65 лет.
Выделяют три клинические формы гриппозной пневмонии:
- первичная гриппозная пневмония
- вторичная бактериальная пневмония
- смешанная вирусная и бактериальная пневмония
Первичная гриппозная пневмония проявляется постоянным кашлем, болью в горле, головной болью, миалгией и недомоганием, которые сохраняются более трех-пяти дней. Со временем симптомы могут ухудшаться, и появляются новые признаки и симптомы поражения дыхательной системы, например, одышка и цианоз. Это самая редкая форма, но наиболее тяжелая с точки зрения легочных осложнений.
Вторичная бактериальная пневмония характеризуется рецидивом высокой лихорадки, кашлем с гнойной мокротой после первоначального улучшения и рентгенологическими признаками появления новых легочных инфильтратов. Наиболее распространенным возбудителем является Streptococcus pneumoniae (48%), затем Staphylococcus aureus, [60] Haemophilus influenzae и грамотрицательные микроорганизмы.
У пожилых людей жалобы со стороны верхних дыхательных путей могут отмечаться реже. Одно исследование показало, что у пожилых триада "кашель, лихорадка и острое начало" имела прогностическую ценность положительного результата только 30%, в отличие от 78% у молодых людей. У пожилого пациента с хроническими когнитивными нарушениями лихорадка и изменения психики могут быть единственными признаками гриппозной пневмонии. Жалобы со стороны желудочно-кишечного тракта и миалгия чаще наблюдаются при гриппе, чем при РСВ-инфекции. [51, 61]
Птичий грипп (H5N1) имеет инкубационный период 2-5 дней, но симптомы могут появиться и спустя семь дней после заражения. Основным начальным симптомом является лихорадка; также часто отмечаются кашель, недомогание, миалгия, головная боль, боли в горле, боли в животе, рвота и диарея. Жалобы со стороны желудочно-кишечного тракта могут первоначально привести к подозрению на гастроэнтерит. Когда развивается пневмония, пациенты жалуются на кашель, сопровождающийся одышкой, тахипноэ и болью в груди. В тяжелых случаях возможны энцефалит/ энцефалопатия, сердечная недостаточность, почечная недостаточность, полиорганная недостаточность и диссеминированное внутрисосудистое свертывание крови. [62]
Клиническая картина гриппа H1N1 такая же, как у сезонного гриппа. Почти у всех пациентов наблюдаются лихорадка и кашель. Наиболее распространенные другие симптомы: одышка (54%), утомляемость/ слабость (40%), озноб (37%), миалгия (36%), ринорея (36%), боль в горле (31%), головная боль (31%), рвота (29%), свистящее дыхание (24%) и диарея (24%).
Смешанная вирусная и бактериальная пневмония наблюдается часто и может проявляться как постепенное прогрессирование заболевания или как ухудшение после временного улучшения состояния. При смешанной пневмонии выделяют одновременно бактериального возбудителя и вирус гриппа.
Респираторно-синцитиальный вирус
Факторы риска РСВ-инфекции включают возраст меньше шести месяцев, уже имеющееся основное заболевание легких (бронхолегочная дисплазия или муковисцидоз) и врожденный порок сердца у детей с . Также в группе риска находятся пребывающие в специальных учреждениях пожилые люди и пациенты с иммунодефицитом (например, пациенты с тяжелым комбинированным иммунодефицитом, и/или перенесшие трансплантацию органов).
РСВ-инфекции у взрослых плохо изучены и редко диагностируются. Они сопровождаются длительными инфекциями верхних дыхательных путей и чаще сопровождаются длительным продуктивным или бронхитическим кашлем и свистящим дыханием, чем другими признаками. Результаты осмотра напоминают декомпенсацию основного сердечно-легочного заболевания, а не острое вирусное заболевание.
В различных исследованиях была описана РСВ-пневмония у реципиентов после трансплантации солидных органов или ТГСК. Клинические проявления, как правило, тяжелые, и пациентам требуется дополнительная кислородотерапия и искусственная вентиляция легких.
Тяжелые случаи гигантоклеточной РСВ-пневмонии были зарегистрированы в 4-10% случаев, а также при сопутствующих вирусных инфекциях с ВЭБ, ЦМВ или аденовирусами.
У здоровых людей РСВ вызывает заболевание верхних дыхательных путей, трахеобронхит, бронхиолит и пневмонию. Поражению нижних дыхательных путей предшествуют симптомы со стороны верхних дыхательных путей, такие как ринит и фарингит.
Пациенты с РСВ-пневмонией обычно жалуются на лихорадку, непродуктивный кашель, оталгию (боль в ухе), анорексию и одышку. При осмотре часто обнаруживаются свистящее дыхание, сухие хрипы и крепитация или влажные хрипы.
Пневмонию и часто трудно дифференцировать, и оба заболевания могут сопровождаться свистящим дыханием, влажными хрипами и . Одышка и кашель наблюдаются в 60-80% случаев. По сравнению с гриппом РСВ чаще характеризуется ринореей, выделением мокроты и свистящим дыханием и реже - желудочно-кишечными нарушениями и лихорадкой. [1, 63]
У пациентов с иммунодефицитами возможны различные варианты поражения дыхательной системы. У таких пациентов развивается лихорадка, кашель, ринорея, заложенность околоносовых пазух и нарушения дыхания; почти в половине случаев обнаруживается свистящее дыхание. Симптомы могут различаться от легкой одышки до тяжелого нарушения дыхания и дыхательной недостаточности.
У большинства пациентов с РСВ-инфекцией, в том числе у детей, наблюдаются только симптомы со стороны верхних дыхательных путей, но у 25-40% развивается бронхиолит и/или пневмония. Статистика показывает, что от 20 до 25% детей с пневмонией, нуждающихся в госпитализации, инфицированы РСВ.
Заболеванию нижних дыхательных путей у младенцев предшествует продрома в форме ринореи и, возможно, плохого аппетита. Обычно наблюдается субфебрильная лихорадка, кашель и свистящее дыхание. При обследовании грудной клетки выявляются тахипноэ, влажные и свистящие хрипы. У молодых, здоровых взрослых заболевание, вызванное РСВ, обычно протекает легко, хотя одно исследование внебольничной пневмонии показало, что РСВ является третьим по частоте возбудителем [63] после S. pneumoniae и вируса гриппа типов A и B.
Во время первой инфекции РСВ у 25-40% младенцев и детей младшего возраста обнаруживаются признаки или симптомы бронхиолита или пневмонии, а 0,5-2% нуждаются в госпитализации. Большинство детей, госпитализированных в связи с РСВ-инфекцией, младше шести месяцев.
Вирус парагриппа
Клинические проявления инфекции вирусом ПГ могут различаться от легких инфекций верхних дыхательных путей (в основном у иммунокомпетентных пациентов) до тяжелого крупа, бронхиолита или опасной для жизни пневмонии на фоне иммуносупрессии. Инкубационный период составляет 1-3 дня. Классические симптомы крупа - лающий кашель, охриплость и стридор, обычно наблюдающиеся у детей - реже отмечаются у взрослых. У взрослых, страдающих иммунодефицитами, отличительным признаком является кашель.
Вирус ПГ-1 и вирус ПГ-2 вызывают у детей круп, который первоначально проявляется как инфекция верхних дыхательных путей, сопровождающаяся лающим кашлем, одышкой, стридором и втяжениями податливых мест грудной стенки. Инфекции, вызванные вирусом ПГ-2, как правило, протекают легче, чем инфекции, вызванные вирусом ПГ-1. Вирус ПГ-4 вызывает легкую инфекцию верхних дыхательных путей как у взрослых, так и у детей.
Вирус ПГ-3 - основной штамм, вызывающий пневмонию и бронхиолит. Признаки и симптомы неспецифичны, более выражены у детей и похожи на РСВ-пневмонию, но несколько слабее: лихорадка, кашель, ринит, одышка с влажными хрипами и свистящее дыхание.
Иммуносупрессия способствует развитию пневмонии, вызванной вирусом ПГ. К иммуносупрессии приводят трансплантация костного мозга, трансплантация солидного органа (с легкими формами), тяжелый комбинированный иммунодефицит у детей или терапия этанерцептом.
Инфекция вирусом ПГ может проявляться как гигантоклеточная пневмония. Эта форма наиболее часто встречается у пациентов с иммунодефицитами (после трансплантации костного мозга или трансфузии через сосуды пуповины) и редко сопровождается альвеолярным протеинозом. Смертность у детей приближается к 100%, причем прогноз лучше, чем у взрослых.
Пневмония, вызванная вирусом ПГ, может напоминать другие частые легочные инфекции у лиц с иммунодефицитами. Некоторые клинические признаки позволяют отличить вирусную инфекцию легких, вызванную ПГ или РСВ, от инфекции ЦМВ или других оппортунистических форм пневмонии: инфекция верхних дыхательных путей, предшествующая развитию инфекции легких, клинические и рентгенологические признаки синусита и свистящее дыхание.
У трети детей с инфекцией вирусом ПГ возможна бактериальная суперинфекция. Долгосрочные осложнения редки, но описана криптогенная организующая пневмония после заражения вирусом ПГ.
Человеческий метапневмовирус
Симптомы инфекции, вызванной человеческим метапневмовирусом (hMPV), такие же, как при инфицировании другими вирусами: заложенность носа и кашель наблюдаются в 82-100% случаев. Другие симптомы включают ринорею (69-82%), одышку (69%), свистящее дыхание (62%), выделение мокроты (55%), охриплость (46-91%) и боль в горле (23-45%). Инкубационный период составляет 5-6 дней.
В одном исследовании охриплость чаще отмечалась при инфекции hMPV, чем при инфекции РСВ. Охриплость, одышка и свистящее дыхание значительно чаще наблюдались у пожилых людей старше 65 лет, чем у взрослых моложе 40 лет. [22]
В различных исследованиях кашель был описан у 90% пациентов; одышка у 83%; насморк у 88%; и лихорадка у 52-92%. Среди объективных признаков влажные хрипы, свистящее дыхание или стридор были обнаружены у половины инфицированных детей. У детей hMPV является важной причиной свистящего дыхания (9% в серии из 132 случаев). Лихорадка, кашель, одышка и боль в горле обычно отмечаются у взрослых. У реципиентов ТГСК описана пневмония, вызванная hMPV, которая может быть причиной дыхательной недостаточности.
Коронавирус
Инкубационный период составляет 2-5 дней, в среднем 3 дня. Симптомы аналогичны симптомам других респираторных вирусов, включая кашель, ринорею, боль в горле, головную боль и недомогание, хотя лихорадка наблюдалась только в 21-23% случаев.
Вирус ветряной оспы
Первые симптомы ВВО-инфекции включают субфебрильную лихорадку, недомогание и сыпь, которые обычно везикулярная, сначала появляется на туловище и лице, центробежно распространяется на другие части тела, и обычно к моменту обращения за медицинской помощью высыпания находятся на разных стадиях эволюции (от везикул до корочек). ВВО-пневмония развивается в 1 из 400 случаев.
ВВО-пневмония начинается постепенно в течение 1-6 дней после появления сыпи; пациента беспокоит лихорадка, чувство стеснения в груди, тахипноэ, одышка, сухой кашель, цианоз и (в редких случаях) плевритическая боль в груди и кровохарканье. При осмотре обнаруживаются незначительные изменения - единичные влажные или сухие хрипы. Новые симптомы со стороны грудной клетки тесно связаны с рентгенологическими данными. ВВО-пневмония может протекать как легкое заболевание, так и быть тяжелой и быстро приводить к летальному исходу, особенно у лиц с иммунодефицитами.
У некоторых пациентов может не быть никаких симптомов. В одном исследовании среди военнослужащих отмечалось, что только у 25% пациентов с ВВО-пневмонитом был кашель, и у 10% - тахипноэ. [64]
Факторами риска, связанными с ВВО-пневмонией, являются курение, беременность (третий триместр), иммуносупрессия и мужской пол. Факторы риска также включают более 100 пятен в период высыпаний на коже, продолжительную лихорадку, наличие в анамнезе контакта с больным ВВО случаем и симптомы со стороны грудной клетки на момент обращения за медицинской помощью.
Вирус кори
Инкубационный период кори составляет 10-14 дней после заражения, после чего наступает продрома, во время которой отмечаются лихорадка, недомогание, анорексия, конъюнктивит, кашель и насморк. Ближе к концу продромы на слизистой оболочке щек могут появиться пятна Коплика (маленькие белые точечные высыпания).
Сыпь представляет собой эритематозные, пятнисто-папулезные высыпания, которые могут сливаться. Сначала сыпь появляется на лице, а затем распространяется вниз, в последнюю очередь поражая конечности, включая ладони и подошвы.
У пациентов, которые были вакцинированы убитой вакциной в 1963-1967 гг. и контактировали с больным корью или получили живую коревую вакцину, наблюдается атипичная корь. В этих случаях сыпь сначала появляется на кистях и стопах, а не на лице и туловище.
Продолжительность периода высыпаний составляет примерно 5 дней, после чего может наблюдаться шелушение. Симптомы обычно сохраняются 10 дней, и кашель нередко исчезает в последнюю очередь.
У взрослых в 3% случаев корь осложняется выраженной пневмонией, требующей госпитализации, у 17% пациентов развивается бронхоспазм и у 30% - бактериальная суперинфекция. Бактериальная суперинфекция чаще всего возникает через 5-10 дней после появления сыпи. Изменения в легких наблюдаются одновременно с кожными высыпаниями, а тяжесть пневмонии коррелирует с ухудшением сыпи.
Группы риска для коревой пневмонии - это люди с Т-клеточной иммуносупрессией (например, получающие стероиды), реципиенты трансплантата костного мозга, а также лица с ВИЧ-инфекцией, лимфомой, лейкозом или инфекцией вирусом Эпштейна-Барр. Также риск выше у детей и пожилых людей, беременных, людей с дефицитом витамина А, а также у не вакцинированных лиц или при неэффективности первичной вакцинации.
Выделяют четыре типа связанной с корью пневмонии. Первый тип, вирусный пневмонит, обычно развивается в течение нескольких дней после появления сыпи. Высокие уровни KL6 (гликопротеина, секретируемого пневмоцитами-2) являются маркерами интерстициальной пневмонии и связаны с неблагоприятным прогнозом.
Вторая форма, бактериальная суперинфекция, обычно развивается через несколько дней после появления сыпи. Этот тип характеризуется кашлем, лихорадкой, гнойной мокротой, тахикардией и плевритической болью.
Третий тип, гигантоклеточная пневмония обычно развивается до появления кожных высыпаний или на пике вирусной экзантемы. В редких случаях она возникает через пять месяцев или позже. Сыпь может отсутствовать. Кашель иногда сохраняется в течение 1-2 недель в периоде выздоровления. Для окончательной диагностики может потребоваться биопсия легкого.
Четвертый тип, пневмония при атипичной кори, описана у взрослых. У этих пациентов развивалось потенциально смертельное заболевание с высокой лихорадкой (через 7-14 дней после заражения), слабой или отсутствующей сыпью, головной болью, артралгиями, гепатитом, интерстициальными или узловыми инфильтратами, увеличением прикорневых лимфатических узлов и в некоторых случаях - с плевральным выпотом.
Цитомегаловирус
ЦМВ-пневмония у здоровых людей обычно протекает легко. Она начинается как мононуклеозоподобный синдром (например, недомогание, лихорадка, миалгия) с легким гепатитом и без лимфаденопатии или спленомегалии.
У людей с иммунодефицитами клиническая картина может различаться. Чаще всего вирус бессимптомно выделяется с легочными секретами, кровью и мочой без клинической значимости и с низкой смертностью.
ЦМВ-синдром проявляется самостоятельно проходящей лихорадкой и общими симптомами (лихорадка, недомогание, анорексия, миалгия, артралгия, утомляемость). ЦМВ-синдром предшествует ЦМВ-пневмониту на 1-2 недели и обычно имеет внезапное начало, с жалобами со стороны дыхательных путей (кашель, одышка, тахипноэ), лихорадкой, увеличением градиента A-a и рентгенологическими инфильтратами. Продолжительность составляет менее двух недель. https://reference.medscape.com/calculator/a-a-gradient
У реципиентов аллогенной ТГСК ЦМВ-заболевание проявляется после приживления трансплантата (через 30-99 дней после трансплантации) и позже (≥ 100 дней) у пациентов с реакцией "трансплантат против хозяина" и/или получающих более высокие дозы иммуносупрессивной терапии. ЦМВ-пневмония развивается у 10-30% таких пациентов, а медиана времени до манифестации заболевания составляет 44 дня после трансплантации.
У реципиентов аутологичной ТГСК риск ЦМВ-пневмонии гораздо ниже - только 1-9% случаев, часто с более легкими симптомами.
Среди реципиентов солидных органов ЦМВ-пневмония чаще всего наблюдается при трансплантации легких, в 15-55% случаев. Как правило, эта пневмония развивается через 15-60 дней после трансплантации и характеризуется лихорадкой, кашлем и гипоксией. Если донор ЦМВ-положителен, а реципиент ЦМВ-отрицателен, начало и прогрессирование могут быть быстрее.
Другие трансплантации солидных органов характеризуются низкой частотой ЦМВ-пневмонии: печень - 9,2%; сердце 0,8-6,6%; и почки - менее 1%.
Для реципиентов костного мозга факторы риска включают серопозитивность до лечения, облучение всего тела, определенное иммуносупрессивное лечение, тяжелая острая или хроническая реакция "трансплантат против хозяина", фоновое заболевание (острый лимфобластный лейкоз [ОЛЛ] или хронический лимфоцитарный лейкоз [ХЛЛ]). У пациентов с первичной ЦМВ-инфекцией и аллогенной ТГСК выше риск тяжелого заболевания.
У пациентов с ВИЧ патогенное значение ЦМВ считается низким даже в условиях частой идентификации вирусов в образцах жидкости из бронхоальвеолярного лаважа (БАЛ) и биопсии. ЦМВ-пневмония обнаруживается у пациентов с ВИЧ и количеством CD4 менее 200 клеток/мкл. Считается, что ЦМВ является сопутствующим возбудителем для Pneumocystis jiroveci и вызывает альвеолярные кровоизлияния у пациентов с ВИЧ (вследствие тромботической микроангиопатии).
Клиническая картина различается от легкого и самостоятельно проходящего заболевания до быстро протекающей инфекции с поражением многих органов (ретинит, колит, гепатит) и летальным исходом. Уровень смертности может быть высоким.
В исследовании во Франции ЦМВ-инфекция, осложненная обструктивным бронхиолитом у реципиентов трансплантата сердце-легкие и двух легких, составляла 47% для 36 пациентов. Факторами риска были ЦМВ-серопозитивность среди доноров и ЦМВ-пневмония или рецидив ЦМВ.
Вирус простого герпеса
Вирус простого герпеса вызывает пневмонию только у пациентов с самыми тяжелыми иммунодефицитами. У иммунокомпетентных пациентов или даже из жидкости БАЛ у ВИЧ-инфицированных пациентов ВПГ обычно не выделяется. Частота возникновения ВПГ-пневмонии может достигать 70-80% у реципиентов ТГСК, не получающих профилактику, а профилактика ацикловиром позволяет снизить этот показатель до 5%.
ВПГ-пневмонии часто предшествуют высыпания на слизистой оболочке полости рта или эзофагит. Наличие слизисто-кожных поражений, эзофагита или трахеита, особенно при эндотрахеальной интубации, увеличивает вероятность этой пневмонии. Спектр поражения дыхательных путей, вызванных инфекцией ВПГ - от поражения полости рта и фарингита до мембранозного трахеобронхита и диффузной или локальной пневмонии, которая может прогрессировать до ОРДС.
У реципиентов костного мозга ВПГ-пневмонит обычно проявляется одышкой, лихорадкой, кашлем и кровохарканьем с сопутствующей дисфагией, поражением печени и ЦНС. Описана ВПГ-пневмония у реципиентов трансплантированных органов.
У пациентов в ОИТ ВПГ-пневмония проявляется в виде необъяснимой одышки или невозможности прекращения ИВЛ. Одно исследование показало, что большинство пациентов в ОИТ на момент постановки диагноза были интубированы (95%) или перенесли операцию на грудной клетке (73%). Факторами риска являются переливание крови, использование кортикостероидов и других иммунодепрессантов, локальная травма, курение и ожоги.
Частые симптомы ВПГ-пневмонии - одышка, кашель, лихорадка, тахипноэ, некупируемый бронхоспазм, боль в груди и кровохарканье.
Хантавирус
Хантавирусный легочный синдром (ХЛС) имеет инкубационный период 9-35 дней.
В течении ХЛС выделяют четыре клинические фазы:
- Продрома
- Некардиогенный отек легких/ респираторный дистресс-синдром взрослых и шок
- Выздоровление
Лихорадка и миалгия характерны почти во всех фазах и предшествуют появлению респираторных симптомов на 1-10 дней. Кашель и симптомы поражения верхних дыхательных путей наблюдаются редко, в отличие от многих других вирусных заболеваний, сопровождающихся пневмонией. Эти пациенты часто жалуются на сильную боль в спине и бедрах, и у них появляются тошнота, рвота, боль в животе и диарея. Сухой кашель и одышка предвещают развитие отека легких.
Появление и быстрое прогрессирование кашля, одышки, лихорадки и артериальной гипотонии указывают на развитие сердечно-легочной фазы заболевания. Прогрессирующий отек легких и дыхательная недостаточность могут развиться у 80-90% пациентов в течение двух дней после госпитализации. Период времени между появлением одышки и развитием дыхательной недостаточности, требующей респираторной поддержки, может составлять несколько часов. Самый ранний признак - гипоксемия.
Кроме быстро прогрессирующей, фульминантной и часто смертельной формы ХЛС выделяют также ограниченную, менее тяжелую форму, характеризующуюся легким интерстициальным отеком и минимальным поражением альвеол.
Аденовирус
Симптомы аденовирусной инфекции включают лихорадку, недомогание, головную боль, боль в горле, охриплость и кашель. Инкубационный период составляет 4-5 дней. Также в зависимости от серотипа возможны кератоконъюнктивит и диарея (8, 19, 37 вызывают кератоконъюнктивит и 2, 3, 5, 40, 41 вызывают диарею).
Пневмония, вызванная 14 серотипом, чаще всего характеризуется лихорадкой (89%) и кашлем (82%). Другие частые симптомы включают одышку (58%), рвоту (42%), диарею (34%), головную боль (29%), миалгию (29%), ринит (26%), озноб (26%), боль в горле (21%) и боль в груди (16%). [18]
У взрослых с иммунодефицитами преобладает лихорадка и возможны тяжелые симптомы со стороны желудочно-кишечного тракта. Аденовирус почти всегда можно выделить из дыхательных путей, но легочные симптомы бывают незаметными, и диссеминация может происходить без существенных признаков пневмонии (по симптомам или рентгенограммам). Диссеминация способна привести к гастроэнтериту, гепатиту и геморрагическому циститу. [43]
Птичий грипп
Птичий грипп характеризуется фульминантным течением и высокой смертностью. Клинические симптомы птичьего гриппа зависят от возбудителя. При инфекции A/H7N7 развивается конъюнктивит и/или гриппоподобное заболевание. Во время вспышки A/H5N5 в 1997 году 11 из 18 пациентов были младше 14 лет. У заболевших в основном наблюдались желудочно-кишечные симптомы - боли в животе, диарея и рвота. Семь пациентов выздоровели, но у 11 заболевание прогрессировало с развитием пневмонии, и шестеро умерли от ОРДС или полиорганной недостаточности.
Во время вспышки в 2004 г. чаще заболевали молодые люди, опять же в основном была выражена диарея, у всех пациентов была лихорадка, а основным синдромом при обращении за медицинской помощью была внебольничная пневмония. Лимфопения и тромбоцитопения часто обнаруживались во всех сериях вспышек и были прогностическими показателями ОРДС и смерти. Уровень летальности составлял от 64 до 80%. Частота бессимптомной или легкой инфекции неизвестна.
Вирус Эпштейна-Барр
Поражение легких при инфекции ВЭБ встречается редко и может возникать как осложнение инфекционного мононуклеоза. У здоровых людей такие легочные проявления, как одышка и кашель, наблюдаются редко. У иммунокомпетентных пациентов описано хроническое интерстициальное заболевание легких.
У детей с муковисцидозом ВЭБ может вызывать ухудшение легочной функции, которое сохраняется более шести месяцев после диагностирования инфекции.
У пациентов с ВИЧ было проведено сравнительно мало исследований по изучению связанных с ВЭБ заболеваний легких. ВЭБ, по-видимому, связан с развитием СПИД-ассоциированной неходжкинской лимфомы. Образцы жидкости из БАЛ у 72 европейских больных СПИДом были положительными в отношении ВЭБ в пяти случаях. Пациенты имели лихорадку и низкое значение PaO2 без рентгенографических инфильтратов, и обычно наступало выздоровление.
У реципиентов костного мозга легочные проявления, связанные с ВЭБ, относятся к числу широко распространенных внеренальных проявлений посттрансплантационного лимфатического заболевания. Фульминантное течение вскоре после трансплантации связано с крайне неблагоприятным прогнозом. Факторами риска являются молодой возраст и первичная инфекция. У пациентов с ВЭБ-инфекцией выше риск последующего развития другой вирусной суперинфекции легких (например, тяжелой инфекции, вызванной РСВ или Mycoplasma pneumoniae).
Герпесвирус человека
ГВЧ 6 (А и В) и ГВЧ 7 имеют ограниченное клиническое значение и распространенность в качестве возбудителей легкого. ГВЧ 6 обнаруживается у здоровых людей или ВИЧ-инфицированных пациентов с большим количеством CD4+, у которых он может привести к дополнительной иммуносупрессии. ГВЧ 8 является важным патогеном у пациентов с ВИЧ с количеством CD4+ менее 200 клеток/мкл и связан с саркомой Капоши в легких, иногда с альвеолярным кровоизлиянием.
Вирус иммунодефицита человека
ВИЧ-пневмонит обычно проявляется в виде нескольких месяцев легкого кашля и одышки и двусторонних инфильтратов на рентгенограмме. Для постановки диагноза обычно необходима трансбронхиальная биопсия. Дифференциальный диагноз включает пневмоцистную пневмонию.
Лимфотропный вирус человека
Связанные с HTLV-1 воспалительные заболевания легких (например, бронхопневмопатия, связанная с HTLV-1), встречающиеся у носителей HTLV-1, включают интерстициальную лимфоцитарную пневмонию, диффузный панбронхиолит, бронхоэктазы и буллезное поражение легких.
Риновирус
Риновирусы - частая причина инфекции верхних дыхательных путей, но в редких случаях они также могут вызывать инфекции нижних дыхательных путей. Риновирусы обычно вызывают обострение уже существующего заболевания дыхательных путей у больных бронхиальной астмой, хронической обструктивной болезнью легких (ХОБЛ), [65] или муковисцидозом.
Риновирусные инфекции нижних дыхательных путей у детей включают бронхиолит или бронхит (25,6%), пневмонию (6,2%) и обострения бронхиальной астмы (5,7%). Среди 211 французских детей, госпитализированных с риновирусной инфекцией, у 29% развился ОРДС. Кроме того, 9% детей имели сопутствующую бактериальную инфекцию, а 9% - двойную вирусную инфекцию.
Риновирусная инфекция может осложняться суперинфекцией S pneumoniae. Это может объясняться повышенной адгезией этого возбудителя к эпителиальным клеткам трахеи после риновирусной инфекции.
Ротавирус
Ротавирусная пневмония встречается редко. В одном исследовании ротавирусы были выделены в 27% всех аспиратов из трахеи у детей с пневмонией. Был зарегистрирован один случай ротавирусного пневмонита с миокардитом у двухлетнего мальчика, который привел к летальному исходу.
Были зарегистрированы два случая ротавирусного пневмонита с летальным исходом у взрослых. Один пациент получал длительную терапию стероидами, и у него развился быстро прогрессирующий респираторный дистресс-синдром, который прогрессировал до тяжелой дыхательной недостаточности, не реагирующую на симптоматическую терапию. У другого пациента был обнаружен массивный отек легких и плевральный выпот.
Пневмония, связанная с трансплантацией
У реципиентов трансплантатов органов грудной клетки осложнения со стороны грудной клетки редки, но могут проявляться как трахеобронхит, локализованная вирусная пневмония или диффузные и двусторонние легочные инфильтраты, поражающие главным образом нижние доли. Эти изменения могут развиться вследствие бактериальной пневмонии, синдрома облитерирующего бронхиолита или острого отторжения аллотрансплантата. Легкие клинические проявления наблюдаются у 64% реципиентов легкого с легочной инфекцией, вызванной вирусом гриппа или вирусом ПГ.
Содержание (скоро):
- Вирусная пневмония. Обзор практических вопросов
- Возбудители вирусной пневмонии
- Эпидемиология вирусной пневмонии
- Патофизиология и патогенез вирусной пневмонии
- Вирусная пневмония. Симптомы и особенности клинической картины
- Диагностика вирусной пневмонии
- Вирусная пневмония. Рентгенография
- Лечение и профилактика вирусной пневмонии
- Лекарственные
- Вирусная пневмония. Осложнения и прогноз