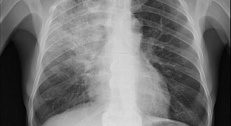
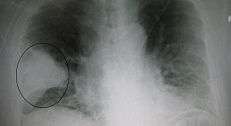
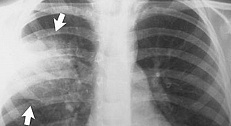
Патофизиология и патогенез вирусной пневмонии
Патофизиология и вирусных заболеваний в настоящее время до конца не изучены.
После заражения большинство респираторных вирусов обычно размножаются в эпителии и вторично заражают легкие через секреции дыхательных путей или за счет гематогенного распространения. Тяжелая пневмония может привести к обширному уплотнению легочной ткани с различной степени, у некоторых пациентов появляется кровянистый выпот в плевральной полости и развивается диффузное альвеолярное повреждение (респираторный дистресс-синдром взрослых).
Механизм повреждения тканей зависит от свойств вируса. Некоторые вирусы в основном обладают цитопатическими эффектами и непосредственно поражают пневмоциты или клетки бронхов. При инфицировании другими вирусами основой патогенного процесса является крайне выраженное воспаление вследствие иммунного ответа.
Иммунные ответы можно классифицировать в соответствии с характером продукции цитокинов.
Респираторные вирусы повреждают дыхательные пути и стимулируют выделение множества гуморальных факторов, включая гистамин, лейкотриен C4 и вирус-специфические IgE при инфекции РСВ, а также брадикинин, интерлейкин (ИЛ) -1, ИЛ-6 и ИЛ-8 при риновирусной инфекции. РСВ-инфекции также могут влиять на бактериальную колонизацию, увеличивать адгезию бактерий к эпителию дыхательных путей, уменьшать мукоцилиарный клиренс и изменять бактериальный фагоцитоз клетками организма.
Заражение вирусом гриппа приводит к гибели клеток, особенно в верхних дыхательных путях. При прямой вирусной инфекции паренхимы легких наблюдаются кровоизлияния наряду с относительно небольшим количеством воспалительных клеток. Нарушается мукоцилиарный клиренс, и происходит бактерий к эпителию дыхательных путей.
При инфекции вирусом гриппа нарушается функция Т-лимфоцитов, и , что приводит к снижению степени защиты организма и может способствовать развитию бактериальной инфекции в обычно стерильных областях, включая нижние дыхательные пути. Такое нарушение защитных функций организма может объяснять, почему до 53% амбулаторных пациентов с бактериальной пневмонией имеют сопутствующую вирусную инфекцию.
О механизмах патогенности аденовирусов известно мало. Исследования у детей выявили увеличение продукции цитокинов, в частности фактора некроза опухолей-альфа (ФНО-α), интерлейкина 6 (ИЛ-6) и интерлейкина 8 (ИЛ-8). Как полагают, основную роль играют возраст, общее состояние здоровья пациента и другие неизвестные факторы организма.
У пожилых людей выше риск заражения и осложнений вирусной пневмонии из-за сопутствующих заболеваний. Ухудшение функции клеточного, гуморального и врожденного иммунитета может привести к замедлению клиренса вируса, что позволяет ему распространиться в нижние дыхательные пути - в конечном итоге это приводит к усилению воспаления. У пожилых людей также снижается сила дыхательных мышц и нарушается защита дыхательных путей от слизи. [13]
Механизм передачи зависит от типа вируса. Пути включают рассеивание крупных капель на короткое расстояние (<1 м), контакт через руки с контаминированной кожей и фомитами (предметами, через которые может передаваться инфекция) и последующую инокуляцию вируса на слизистую оболочку носа или конъюнктиву (например, риновирус, РСВ), и рассеивание аэрозолей из мелких частиц (например, вирус гриппа, аденовирус). Некоторые вирусы очень требовательны к условиям окружающей среды, в то время как другие способны выживать на открытых поверхностях в течение 7 часов, на перчатках в течение 2 часов и на кистях рук в течение 30 минут.
Пути передачи для некоторых возбудителей вирусной пневмонии:
Предполагается, что передача хантавируса происходит главным образом при вдыхании инфицированных экскрементов больных грызунов. Вирус также присутствует в слюне грызунов, поэтому возможно заражение и при укусе.
Ряд вирусов, в том числе аденовирусы, вирус гриппа, вирус кори, вирус ПГ, РСВ, риновирусы и ВВО, легко передаются во время госпитализации и вызывают внутрибольничную пневмонию. Аденовирусы, вирусы гриппа, вирус ПГ и РСВ вызывают 70% нозокомиальных вирусных пневмоний.
Легочные механизмы защиты сложны и включают следующие компоненты:
Механические барьеры - это волоски в ноздрях, которые фильтруют частицы размером более 10 микрон, мукоцилиарный клиренс и ветвление нижних дыхательных путей под острым углом, что помогает слизистой оболочке захватывать частицы размером от 5 до 10 микрон.
Гуморальный иммунитет представлен слизистыми иммуноглобулинами A (IgA), альвеолярными иммуноглобулинами M (IgM) и иммуноглобулинами G (IgG), присутствующими в транссудатах из крови.
Фагоциты включают полиморфноядерные (ПМЯ) клетки; альвеолярные, интерстициальные и внутрисосудистые макрофаги; и дендритные клетки дыхательных путей. Альвеолярные макрофаги обеспечивают первый уровень защиты, связанный с интернализацией и разрушением вирусных возбудителей. Они действуют как антигенпрезентирующие и опсонин-продуцирующие клетки.
Дендритные клетки дыхательных путей после контакта с вирусом проходят этапы созревания, активации и ранней миграции в регионарные лимфатические узлы. Они действуют как антигенпрезентирующие клетки и участвуют в активации и дифференцировке CD8+ T-клеток.
Клеточный иммунитет является наиболее важным защитным механизмом против внутриклеточных вирусных возбудителей. Этот иммунитет участвует в выработке антител, цитотоксической активности и выработке цитокинов. Клетки памяти CD8+ или эффекторные Т-клетки обычно преобладают над лимфоцитарным компонентом индуцированного вирусом воспалительного ответа.
Экспериментальные модели показали, что 30-90% CD8+ Т-клеток, извлеченных из бронхоальвеолярного лаважа (БАЛ), на пике первичного ответа являются вирус-специфичными. Исследования на трансгенных мышах, инфицированных вирусами гриппа, показали, что во время вирусной инфекции CD8+ Т-клетки не мигрируют в легкие. Они представляют собой покоящиеся клетки памяти, образовавшиеся после предыдущего контакта с антигеном, или экстренно активированными Т-клетками после инфекции вне дыхательных путей, которые осуществляют раннюю миграцию в легкие и удерживаются там специфическими лигандами.
После вирусной инфекции в легких находится значительное количество периферических CD8 + Т-клеток памяти.
Вторичная инфекция вызывает массивное обновление CD8+ Т-клеток как в лимфатических узлах, так и в легких. Эта замена происходит при отсутствии значительного воспаления или значительной популяции эффекторных клеток в легких. При инфекции дыхательных путей множество Т-клеток проникает в дыхательные пути, и проницаемость легких и медиастинальных лимфатических узлов для лимфоцитов может необратимо изменяться.
После заражения большинство респираторных вирусов обычно размножаются в эпителии и вторично заражают легкие через секреции дыхательных путей или за счет гематогенного распространения. Тяжелая пневмония может привести к обширному уплотнению легочной ткани с различной степени, у некоторых пациентов появляется кровянистый выпот в плевральной полости и развивается диффузное альвеолярное повреждение (респираторный дистресс-синдром взрослых).
Механизм повреждения тканей зависит от свойств вируса. Некоторые вирусы в основном обладают цитопатическими эффектами и непосредственно поражают пневмоциты или клетки бронхов. При инфицировании другими вирусами основой патогенного процесса является крайне выраженное воспаление вследствие иммунного ответа.
Иммунные ответы можно классифицировать в соответствии с характером продукции цитокинов.
Цитокины 1 типа стимулируют клеточный иммунитет, тогда как цитокины 2 типа опосредуют аллергические реакции. Дети, инфицированные респираторно-синцитиальным вирусом (РСВ), у которых развивается острый , а не легкие симптомы инфекции верхних дыхательных путей, имеют ослабленный иммунитет 1 типа или гиперактивный иммунитет 2 типа [11].
Для выздоровления от некоторых респираторных вирусных инфекций важен не только гуморальный, но и клеточный иммунитет. [12] Нарушение ответа 1 типа может объяснить, почему у пациентов с иммунодефицитами вирусная пневмония протекает тяжелее.
Для выздоровления от некоторых респираторных вирусных инфекций важен не только гуморальный, но и клеточный иммунитет. [12] Нарушение ответа 1 типа может объяснить, почему у пациентов с иммунодефицитами вирусная пневмония протекает тяжелее.
Респираторные вирусы повреждают дыхательные пути и стимулируют выделение множества гуморальных факторов, включая гистамин, лейкотриен C4 и вирус-специфические IgE при инфекции РСВ, а также брадикинин, интерлейкин (ИЛ) -1, ИЛ-6 и ИЛ-8 при риновирусной инфекции. РСВ-инфекции также могут влиять на бактериальную колонизацию, увеличивать адгезию бактерий к эпителию дыхательных путей, уменьшать мукоцилиарный клиренс и изменять бактериальный фагоцитоз клетками организма.
Вирус гриппа
Заражение вирусом гриппа приводит к гибели клеток, особенно в верхних дыхательных путях. При прямой вирусной инфекции паренхимы легких наблюдаются кровоизлияния наряду с относительно небольшим количеством воспалительных клеток. Нарушается мукоцилиарный клиренс, и происходит бактерий к эпителию дыхательных путей.
При инфекции вирусом гриппа нарушается функция Т-лимфоцитов, и , что приводит к снижению степени защиты организма и может способствовать развитию бактериальной инфекции в обычно стерильных областях, включая нижние дыхательные пути. Такое нарушение защитных функций организма может объяснять, почему до 53% амбулаторных пациентов с бактериальной пневмонией имеют сопутствующую вирусную инфекцию.
Аденовирусы
О механизмах патогенности аденовирусов известно мало. Исследования у детей выявили увеличение продукции цитокинов, в частности фактора некроза опухолей-альфа (ФНО-α), интерлейкина 6 (ИЛ-6) и интерлейкина 8 (ИЛ-8). Как полагают, основную роль играют возраст, общее состояние здоровья пациента и другие неизвестные факторы организма.
Вирусная пневмония у пожилых
У пожилых людей выше риск заражения и осложнений вирусной пневмонии из-за сопутствующих заболеваний. Ухудшение функции клеточного, гуморального и врожденного иммунитета может привести к замедлению клиренса вируса, что позволяет ему распространиться в нижние дыхательные пути - в конечном итоге это приводит к усилению воспаления. У пожилых людей также снижается сила дыхательных мышц и нарушается защита дыхательных путей от слизи. [13]
Передача вирусов
Механизм передачи зависит от типа вируса. Пути включают рассеивание крупных капель на короткое расстояние (<1 м), контакт через руки с контаминированной кожей и фомитами (предметами, через которые может передаваться инфекция) и последующую инокуляцию вируса на слизистую оболочку носа или конъюнктиву (например, риновирус, РСВ), и рассеивание аэрозолей из мелких частиц (например, вирус гриппа, аденовирус). Некоторые вирусы очень требовательны к условиям окружающей среды, в то время как другие способны выживать на открытых поверхностях в течение 7 часов, на перчатках в течение 2 часов и на кистях рук в течение 30 минут.
Пути передачи для некоторых возбудителей вирусной пневмонии:
- Факторы окружающей среды (аденовирус, энтеровирус, риновирус)
- Прямой контакт с контаминированными объектами (ВВО)
- Трансплантация контаминированных органов (цитомегаловирус [ЦМВ]) или продуктов крови (ЦМВ)
- Аспирация в нижние дыхательные пути вируса, который бессимптомно выделяется в слюне (ЦМВ, вирус простого герпеса [ВПГ])
- Реактивация скрытой инфекции (ВПГ, ЦМВ)
- Гематогенное распространение (ЦМВ)
- Распространение медицинским персоналом (SARS, корь, аденовирус, вирус парагриппа, РСВ).
Предполагается, что передача хантавируса происходит главным образом при вдыхании инфицированных экскрементов больных грызунов. Вирус также присутствует в слюне грызунов, поэтому возможно заражение и при укусе.
Ряд вирусов, в том числе аденовирусы, вирус гриппа, вирус кори, вирус ПГ, РСВ, риновирусы и ВВО, легко передаются во время госпитализации и вызывают внутрибольничную пневмонию. Аденовирусы, вирусы гриппа, вирус ПГ и РСВ вызывают 70% нозокомиальных вирусных пневмоний.
Легочные механизмы защиты
Легочные механизмы защиты сложны и включают следующие компоненты:
- Механические барьеры
- Гуморальный иммунитет
- Фагоциты
- Клеточный иммунитет
Механические барьеры - это волоски в ноздрях, которые фильтруют частицы размером более 10 микрон, мукоцилиарный клиренс и ветвление нижних дыхательных путей под острым углом, что помогает слизистой оболочке захватывать частицы размером от 5 до 10 микрон.
Гуморальный иммунитет представлен слизистыми иммуноглобулинами A (IgA), альвеолярными иммуноглобулинами M (IgM) и иммуноглобулинами G (IgG), присутствующими в транссудатах из крови.
Фагоциты включают полиморфноядерные (ПМЯ) клетки; альвеолярные, интерстициальные и внутрисосудистые макрофаги; и дендритные клетки дыхательных путей. Альвеолярные макрофаги обеспечивают первый уровень защиты, связанный с интернализацией и разрушением вирусных возбудителей. Они действуют как антигенпрезентирующие и опсонин-продуцирующие клетки.
Дендритные клетки дыхательных путей после контакта с вирусом проходят этапы созревания, активации и ранней миграции в регионарные лимфатические узлы. Они действуют как антигенпрезентирующие клетки и участвуют в активации и дифференцировке CD8+ T-клеток.
Клеточный иммунитет является наиболее важным защитным механизмом против внутриклеточных вирусных возбудителей. Этот иммунитет участвует в выработке антител, цитотоксической активности и выработке цитокинов. Клетки памяти CD8+ или эффекторные Т-клетки обычно преобладают над лимфоцитарным компонентом индуцированного вирусом воспалительного ответа.
Экспериментальные модели показали, что 30-90% CD8+ Т-клеток, извлеченных из бронхоальвеолярного лаважа (БАЛ), на пике первичного ответа являются вирус-специфичными. Исследования на трансгенных мышах, инфицированных вирусами гриппа, показали, что во время вирусной инфекции CD8+ Т-клетки не мигрируют в легкие. Они представляют собой покоящиеся клетки памяти, образовавшиеся после предыдущего контакта с антигеном, или экстренно активированными Т-клетками после инфекции вне дыхательных путей, которые осуществляют раннюю миграцию в легкие и удерживаются там специфическими лигандами.
После вирусной инфекции в легких находится значительное количество периферических CD8 + Т-клеток памяти.
Вторичная инфекция вызывает массивное обновление CD8+ Т-клеток как в лимфатических узлах, так и в легких. Эта замена происходит при отсутствии значительного воспаления или значительной популяции эффекторных клеток в легких. При инфекции дыхательных путей множество Т-клеток проникает в дыхательные пути, и проницаемость легких и медиастинальных лимфатических узлов для лимфоцитов может необратимо изменяться.
Содержание:
- Вирусная пневмония. Обзор практических вопросов
- Возбудители вирусной пневмонии
- Эпидемиология вирусной пневмонии
- Патофизиология и патогенез вирусной пневмонии
- Вирусная пневмония. Симптомы и особенности клинической картины
- Диагностика вирусной пневмонии
- Вирусная пневмония. Рентгенография
- Лечение и профилактика вирусной пневмонии
- Вирусная пневмония. Лекарственные средства
- Вирусная пневмония. Осложнения и прогноз