Хроническая сердечная недостаточность (ХСН). Симптомы, лечение, профилактика.
Хроническая сердечная недостаточность (ХСН), состояние, при котором сердце не справляется со своей основной функцией: обеспечением кровью органов и тканей организма.
Кроме заболеваний, приводящих к ХСН, есть и факторы риска, которые вносят существенный вклад в развитие хронической сердечной недостаточности. Основные факторы риска:
Отказ от курения, нормализация веса и лечение сахарного диабета существенно снижают риск развития ХСН.
Как следует из формулировки, ХСН - клинический диагноз, поэтому основную роль в диагностики этого синдрома играют сбор анамнеза и физикальный осмотр. Основные проявления, которые врач обнаруживает при осмотре пациента, включают:
Выявив симптомы и признаки, характерные для ХСН, врач может порекомендовать Вам провести некоторые диагностические тесты:
Могут понадобиться и другие исследования, направленные как на диагностику, так и на оценку осложнений ХСН, поражения иных органов и систем.
Натрийуретический гормон (BNP) позволяет оценить связь одышки с сердечной недостаточностью. Уровень натрийуретического гормона увеличивается при развитии ХСН.
Содержание натрийуретического гормона в крови ниже 100 пг/мл обладает хорошей отрицательной прогностической ценностью при ХСН, т.е. при содержании BNP в крови ниже 100 пикограмм на миллилитр крови, вероятность ХСН низка. При уровне BNP выше 400 пг/мл, вероятность ХСН, наоборот, высока.
Диапазон от 100 до 400 пг/мл - является “серой зоной”, т.е. нужно принимать во внимание данные остальных исследований. Заметим, что по данным Американской кардиологической ассоциации никакой показатель натрийуретического гормона не должен быть использован в качестве единственного подтверждения (или исключения) диагноза.
Если не уделять достаточного внимания лечению хронической недостаточности, то это может привести к серьезным и даже жизнеугрожающим осложнениям:
У пациентов с сердечной недостаточностью сердце не способно адекватно реагировать на изменение потребности организма в кислороде, например, при физической нагрузке.
ХСН страдает огромное количество людей в мире. Так, по оценке Американской кардиологической ассоциации (AHA), в мире насчитывается не менее 23 миллионов человек, страдающих хронической сердечной недостаточностью.
Как было замечено выше, основными симптомами ХСН является одышка, быстрая утомляемость (плохая переносимость физической нагрузки, вплоть до одышки в покое), отеки. Дополнительные симптомы включают:
Хроническая сердечная недостаточность не является самостоятельным заболеванием, это осложнение других проблем, приведших к нарушению работы сердца, особенно, если заболевание, способное вызвать ХСН, не лечится. Некоторые причины, приводящие к ХСН:
Перечисленные причины выявляются в 95% случаев сердечной недостаточности.
Важно учитывать, что в ряде случаев не удается выявить причину сердечной недостаточности, в таких случаях в диагнозе указывается идиопатическая сердечная недостаточность.
ХСН представляет собой сложный клинический синдром, который возникает в результате любого структурного или функционального сердечно-сосудистого заболевания, вызывающего недостаточную системную перфузию для удовлетворения метаболических потребностей организма без чрезмерного повышения давления наполнения левого желудочка.
ХСН характеризуется специфическими симптомами, такими как одышка и быстрая утомляемость, и такими признаками, как задержка жидкости и, как следствие, отеками.
Есть много способов выявить нарушение сердечной деятельности, однако не существует диагностического теста на сердечную недостаточность, поскольку это в основном клинический диагноз, основанный на тщательном сборе анамнеза и физикальном обследовании.
Симптомы ХСН
Как было замечено выше, основными симптомами ХСН является одышка, быстрая утомляемость (плохая переносимость физической нагрузки, вплоть до одышки в покое), отеки. Дополнительные симптомы включают:
- учащенное сердцебиение
- загрудинные боли
- невозможность лежать в горизонтальном положении (сон на высоких подушках или полулежа)
- дискомфорт в животе
Заболевания, приводящие к развитию хронической сердечной недостаточности
Хроническая сердечная недостаточность не является самостоятельным заболеванием, это осложнение других проблем, приведших к нарушению работы сердца, особенно, если заболевание, способное вызвать ХСН, не лечится. Некоторые причины, приводящие к ХСН:
- Артериальная гипертензия
- Ишемическая болезнь сердца
- Пороки сердца (как врожденные, так и приобретенные)
- Кардиомиопатии
Перечисленные причины выявляются в 95% случаев сердечной недостаточности.
Важно учитывать, что в ряде случаев не удается выявить причину сердечной недостаточности, в таких случаях в диагнозе указывается идиопатическая сердечная недостаточность.
Факторы риска ХСН
Кроме заболеваний, приводящих к ХСН, есть и факторы риска, которые вносят существенный вклад в развитие хронической сердечной недостаточности. Основные факторы риска:
- Курение
- Ожирение
- Сахарный диабет
Отказ от курения, нормализация веса и лечение сахарного диабета существенно снижают риск развития ХСН.
Диагностика хронической сердечной недостаточности
Как следует из формулировки, ХСН - клинический диагноз, поэтому основную роль в диагностики этого синдрома играют сбор анамнеза и физикальный осмотр. Основные проявления, которые врач обнаруживает при осмотре пациента, включают:
- Одышку
- Цианоз кожных покровов, акроцианоз
- Учащенное сердцебиение
- Отеки на нижних конечностях
- Дополнительные тоны сердца
Выявив симптомы и признаки, характерные для ХСН, врач может порекомендовать Вам провести некоторые диагностические тесты:
- Рентген грудной клетки: позволяет увидеть размеры сердца, оценить расположение крупных сосудов, возможное скопление жидкости в плевральных полостях и легких.
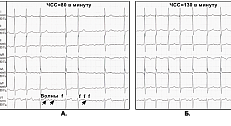
- Электрокардиограмма: позволяет оценить ритм сердца, признаки перенесенного инфаркта миокарда, косвенно позволяет судить об изменении размеров камер сердца
- Холтеровский мониторинг: оценивается ритм сердца в течение суток, реакция сердца на обычную физическую нагрузку, изменения ритма сердца в ночное время.
- Эхокардиограмма (ЭхоКГ, УЗИ сердца): позволяет оценить размеры камер сердца, работу клапанов, общую функцию сердца, признаки перенесенного инфаркта миокарда, фракцию выброса.
- Нагрузочные пробы (ВЭМ или велоэргометрия, тредмил, ЭхоКГ с нагрузкой, стресс сцинтиграфия): позволяет оценить работу Вашего сердца на фоне физической нагрузки.
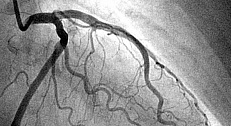
- Коронарография: позволяет оценить проходимость артерий сердца (коронарных артерий)
Могут понадобиться и другие исследования, направленные как на диагностику, так и на оценку осложнений ХСН, поражения иных органов и систем.
ХСН и натрийуретический гормон
Натрийуретический гормон (BNP) позволяет оценить связь одышки с сердечной недостаточностью. Уровень натрийуретического гормона увеличивается при развитии ХСН.
Содержание натрийуретического гормона в крови ниже 100 пг/мл обладает хорошей отрицательной прогностической ценностью при ХСН, т.е. при содержании BNP в крови ниже 100 пикограмм на миллилитр крови, вероятность ХСН низка. При уровне BNP выше 400 пг/мл, вероятность ХСН, наоборот, высока.
Диапазон от 100 до 400 пг/мл - является “серой зоной”, т.е. нужно принимать во внимание данные остальных исследований. Заметим, что по данным Американской кардиологической ассоциации никакой показатель натрийуретического гормона не должен быть использован в качестве единственного подтверждения (или исключения) диагноза.
Осложнения ХСН
Если не уделять достаточного внимания лечению хронической недостаточности, то это может привести к серьезным и даже жизнеугрожающим осложнениям:
- Расширение камер сердца (кардиомиопатии)
- Нарушению ритма сердца
- Инсульт и другие тромбоэмболии
- Внезапная смерть
Лечение хронической сердечной недостаточности
Несмотря на крайнюю серьезность заболевания, адекватное отношение к себе и к лечению позволяет рассчитывать на высокое качество жизни и значительное снижение рисков осложнений. Очень важно адекватное лечение основного заболевания, приведшего к развитию хронической сердечной недостаточности.
Медикаментозное лечение ХСН
Медикаментозное лечение позволяет не только поддерживать адекватное качество жизни, но и приостанавливает развитие ХСН, а также, по данным многочисленных исследований, продлевает жизнь. Наиболее важные группы препаратов в лечении сердечной недостаточности:
Еще раз напомним, что важнейшим фактором успешного лечения ХСН является контроль заболеваний, приведших к этому осложнению. Поэтому следует уделить внимание контролю артериального давления, холестерина, лечению сахарного диабета и т.д.
Свяжитесь со своим врачом, если у Вас:
Вызывайте скорую помощь если:
- Диуретики (мочегонные средства) – важнейшая группа препаратов в лечении ХСН, диуретики позволяют вывести из организма задержанную в виде отеков жидкость, что приводит к снижению нагрузки на сердце. Отдельно оговорки заслуживает то, что препараты этой группы должны приниматься ежедневно. Распространено мнение, что диуретики «вымывают» (выводя в значительном количестве) из организма калий. Дело в том, что некоторые препараты группы диуретиков действительно выводят калий, но это прекрасно известно врачам, как и то, как этому действию противостоять. Другие препараты данной группы не способны выводить калий в значимых объемах. В любом случае, при необходимости, врач может порекомендовать контроль содержания калия в крови, если предположит возможное негативное влияние препаратов.
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина II (БРА) – позволяют контролировать артериальное давление и, снижая его, снижают нагрузку на сердце. В некоторых случаях могут вызывать кашель, этот побочный эффект менее выражен у препаратов группы БРА. В результате многих исследований доказано, что данные группы препаратов продлевают жизнь пациентам с ХСН.
- Бета-блокаторы – эта группа препаратов сокращает число сердечных сокращений, удлиняя диастолу, они дают сердцу больше времени на отдых. Как и препараты группы ИАПФ и БРА, бета-блокаторы продлевают жизнь пациентам с ХСН.
- Антикоагулянты и антиагреганты. Эти препараты снижают риск тромбообразования, что является одной из главных задач в профилактике осложнений ХСН. Основными препаратами данных групп являются варфарин и ацетилсалициловая кислота (аспирин). Следует заметить, что эффективная доза ацетилсалициловой кислоты не менее 75 мг. Потому использование препаратов в дозе 50 мг, распространенных в нашей стране, представляется неоправданным.
Еще раз напомним, что важнейшим фактором успешного лечения ХСН является контроль заболеваний, приведших к этому осложнению. Поэтому следует уделить внимание контролю артериального давления, холестерина, лечению сахарного диабета и т.д.
Изменение образа жизни и самоконтроль ХСН
- Ограничение употребления воды: при выраженной сердечной недостаточности необходимо ограничить употребление жидкости до двух литров в сутки. Это касается жидкости в любом виде: вода, суп, чай, жидкость, содержащаяся во фруктах и овощах.
- Ограничение употребление соли: допустимо употреблять менее двух грамм соли в сутки (это менее половины чайной ложки). Эта рекомендация также касается соли в любом виде. Фактически это означает, что Вы должны отказаться от добавления в пищу соли. Содержащаяся в продуктах питания соль достаточна для нормальной работы организма.
- Ежедневно контролируйте свой вес. Прибавка в весе означает задержку жидкости. Если Вы выявили, что суточная прибавка в весе составила 1 кг, свяжитесь со своим врачом. Также свяжитесь с врачом, если Вы прибавили 2 и более килограмма за неделю.
- Отказ от курения. Курение значительно повышает риск, как осложнений, так и прогрессирование ХСН. Если Вы не можете самостоятельно отказаться от курения, обратитесь к специалисту за помощью.
- Ограничьте прием алкоголя. Высокие дозы алкоголя ухудшают течение сердечной недостаточности. Рекомендуется не употреблять более 1 дозы алкоголя для женщин и двух доз для мужчин. Одна доза – примерно 150 мл вина или 300 мл пива.
- Дозированные физические нагрузки. Будьте активны. Занимайтесь физическими упражнениями большую часть недели. Обсудите со своим врачом уровень дозволенных Вам физических нагрузок
Важные правила жизни пациентов с ХСН
- Всегда берите с собой лекарственные средства, которые Вы принимаете. Отправляясь в путешествия, не кладите лекарства в ручную кладь, держите их при себе.
- Не добавляйте в пищу соль
- Фиксируйте изменения в своем состоянии, чтобы обсудить их со своим врачом
Свяжитесь со своим врачом, если у Вас:
- Усилилась одышка
- Появился кашель с мокротой
- Если Вы заметили кровь при кашле
- Увеличились отеки на стопах и голени
- Если ежедневная прибавка в весе составила 1 килограмм и более
- Если еженедельная прибавка в весе составила два килограмма и более
- Вы выявили у себя новые симптомы
- Вы заметили, что изменился ритм сердца
Вызывайте скорую помощь если:
- Появилась выраженная одышка
- Появился дискомфорт или боль в груди, длящаяся более 15 минут и неснимаемая нитроглицерином
- Случился обморок или потеря сознания.